Лечение глюконатом кальция
Нарушение всасывания кальция и аутоинтоксикация организма из-за скопления послеродовых выделений в матке приводят к такому заболеванию, как эклампсия у кошек. Лечение в домашних условиях должно быть этиотропным, то есть устраняющим причину. Основной препарат для восполнения дефицита недостающего микроэлемента – это глюконат кальция. После консультации ветеринарного врача лекарство можно вводить внутримышечно самостоятельно дома.
Дозу глюконата кальция должен определять врач, но в среднем для купирования приступа эклампсии рекомендовано внутримышечное введение 1 мл 10 %-ного раствора с интервалом 40 минут до тех пор, пока не прекратятся характерные симптомы.
Для устранения отека животному дополнительно может быть назначен «Преднизолон», а для устранения мышечных спазмов – «Дротаверин» («Но-Шпа»). После снятия острой симптоматики кошке обычно вводят внутримышечно кальция глюконата дважды — утром и вечером — по 1 мл в течение 7-10 дней.
Причины возникновения
Знать причины появления послеродовой эклампсии у кошек очень важно. Если говорить об эклампсии у кошек, стоит упомянуть, что заболевание встречается у питомцев только в послеродовой период
Самим толчковым эффектом считается очень мощное нервное расстройство, которое может быть вызвано тремя причинами:
- генетическая предрасположенность – некоторые животные более склонны к появлению эклампсии на генном уровне. У них может быть слабая нервная система, либо код заложен в природных особенностях;
- обмен веществ – этот фактор может зависеть как от рациона питания, так и от нервных расстройств, которые могут вызваны сильными стрессами;
- факторы, влияние которых происходит извне – к этим причинам можно отнести тяжелые или слишком частые роды. Недостаток питательных веществ, в нашем случае – кальция.
Симптомы заболевания
При любом заболевании поведение животного меняется. Если кошка больна, это можно распознать и помочь животному. Многие животные по-разному переносят заболевания. У некоторых кошек можно встретить одышку, неестественные изгибания или ненависть по отношению к собственному приплоду
Она может начать капризничать, что поначалу не вызовет опасений, но все перемены важно учитывать
Основные симптомы:
- учащение дыхания;
- сильное возбуждение;
- высокие подпрыгивания;
- резкость или вялость в движениях;
- поражение судорогами;
- боязнь людей;
- сильное натяжение кожи на мордочке, рот приоткрыт;
- кошка кусает котят, носит их в зубах;
- можно наблюдать хождение животного на задних лапах, что вызвано спазмами мускулатуры;
- при запущенной стадии животное падает на бок, тряся лапами, слюна обильно выделяется, оно не реагирует на внешние обстоятельства, но находится в сознании.
Часто симптомы заболевания не обнаруживаются сразу. Когда у кошки поднимается температура до 41°С и учащается дыхание — нужно срочно принимать меры, иначе она может погибнуть от гипертермии в течение 12 часов.
Если было обнаружено несколько из перечисленных выше симптомов, нужно незамедлительно обратиться к ветеринару. Он сможет диагностировать точное заболевание и назначить лечение в соответствии с общим состоянием животного и результатом проведённых анализов.
Что делать женщине при подозрении на ковид-19 во время беременности?
Сообщить о своем состоянии лечащему акушеру-гинекологу.
Вызвать участкового терапевта на дом.
Рутинные консультативные приемы отложить до получения отрицательного результата мазка.
Ограничить контакты, чтобы обезопасить окружающих и минимизировать риск заражения бактериальными инфекциями.
Регулярно проветривать помещение.
Поддерживать адекватные параметры температуры и влажности дома (температура — 20–21 °С, влажность — 50–60%).
Измерять температуру 3 раза в день и при ухудшении самочувствия.
Измерять сатурацию с помощью пульсоксиметра не менее 2 раз в день.
При ухудшении самочувствия ни в коем случае не начинать лечение самостоятельно, а обращаться за специализированной помощью в стационар третьего уровня.

Как женщине защитить себя от заражения ковидом во время беременности?
Особых мер защиты, как и лечения, для беременных нет. Поэтому следует придерживаться общих принципов неспецифической профилактики:
Носите одноразовые медицинские маски, меняя их каждые 2 часа.
Прикасайтесь к лицу только чистыми салфетками или вымытыми руками.
Избегайте мест большого скопления людей.
Регулярно обрабатывайте руки спиртосодержащими антисептиками.
Используйте одноразовые салфетки при чихании или кашле.
При повышенной температуре тела, кашле или затрудненном дыхании немедленно обратитесь за медицинской помощью.
Вакцинация «Гам-КОВИД-Вак» при беременности рекомендована в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода, и разрешена с 22-х недель беременности, т.е. в конце 2-го и в 3-м триместре25, 26, 27.
Симптомы
Эклампсия у кошки имеет вполне определенные симптомы, однако иногда их можно спутать с признаками нервных расстройств. Именно поэтому нельзя самостоятельно назначать животному лечение, делать это должен специалист после проведения ряда тестов и анализов. Особенно важным является анализ крови, который покажет концентрацию кальция в крови.
После родов необходимо очень внимательно наблюдать за животным, чтобы вовремя увидеть, что у нее развивается эклампсия. У кошек симптомы этой болезни могут быть следующими:
– любимица ведет себя неадекватно, она выглядит словно потерянной;
– проявился мастит;
– настроение кошки резко меняется от ужаса до счастья;
– снижена температура;
– нарушена координация;
– расширенные зрачки;
– судороги.

Еще вчера дружелюбная кошка сегодня может начать прятаться от всего и от всех, в том числе и от собственных котят. Тут же она может кидаться к потомству, таскать детенышей одного за другим, перенося их в другие места. Эклампсия у кошки может проявляться и в том, что она начинает кусать себя, кусать котят, все время пребывать в страхе. Иногда подобное поведение заканчивается даже тем, что она съедает свой приплод.
Примерно через 8-12 часов после появления первых признаков болезни мышцы теряют эластичность, становятся жесткими. По этой причине кошка может принимать странные позы, изгибаться, стараясь ликвидировать это неудобство.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Диагностика эклампсии
При обнаружении у недавно родившей кошки симптомов эклампсии необходимо незамедлительно показать ее врачу и приступать к лечению. Повышение температуры тела до 41° может привести к гибели животного в течение 12 часов.
Диагностика послеродовой эклампсии не представляет сложности, главное поставить ветеринара в известность, что кошка недавно родила. Для подтверждения диагноза врач может взять у кошки кровь на общие и биохимические показатели. Если уровень кальция упал до отметки 18 ммоль/л или ниже, послеродовая эклампсия присутствует. Понижение уровня магния и глюкозы в крови наряду с повышением содержания калия также является показателем заболевания.
Симптомы заболевания
При любом заболевании поведение животного меняется. Если кошка больна, это можно распознать и помочь животному. Многие животные по-разному переносят заболевания. У некоторых кошек можно встретить одышку, неестественные изгибания или ненависть по отношению к собственному приплоду
Она может начать капризничать, что поначалу не вызовет опасений, но все перемены важно учитывать
Основные симптомы:
- учащение дыхания;
- сильное возбуждение;
- высокие подпрыгивания;
- резкость или вялость в движениях;
- поражение судорогами;
- боязнь людей;
- сильное натяжение кожи на мордочке, рот приоткрыт;
- кошка кусает котят, носит их в зубах;
- можно наблюдать хождение животного на задних лапах, что вызвано спазмами мускулатуры;
- при запущенной стадии животное падает на бок, тряся лапами, слюна обильно выделяется, оно не реагирует на внешние обстоятельства, но находится в сознании.
Часто симптомы заболевания не обнаруживаются сразу. Когда у кошки поднимается температура до 41°С и учащается дыхание — нужно срочно принимать меры, иначе она может погибнуть от гипертермии в течение 12 часов.
Если было обнаружено несколько из перечисленных выше симптомов, нужно незамедлительно обратиться к ветеринару. Он сможет диагностировать точное заболевание и назначить лечение в соответствии с общим состоянием животного и результатом проведённых анализов.
Диета при синдроме раздраженного кишечника
Специальной диеты для СРК не существует, так как пациенты реагируют на разные продукты индивидуально. На симптомы этого состояния очень влияет частота и качество питания. В целом считается полезным увеличить количество клетчатки, пить много воды, избегать газировки и есть меньше пищи. Диету должен подбирать врач.
Для профилактики обострений полезны:
- клетчатка и содержащие ее добавки к пище;
- чистая питьевая вода;
- нежирная пища;
- продукты питания с высоким содержанием углеводов – макароны из цельной пшеницы, коричневый рис и цельнозерновой хлеб;
- пробиотики, содержащие Lactobacillus acidophilus и Bifidobacterium, и пребиотики.
Пробиотики и пребиотики
Диета с повышенным содержанием клетчатки помогает снять запор при СРК, но также может ухудшить некоторые симптомы, например, усилить вздутие и газообразование. Рекомендуемое ежедневное потребление клетчатки составляет 20-35 г в день. Норму можно превышать, но постепенно увеличивая количество в рационе.
Продукты, которых следует избегать или ограничивать при СРК:
- Молочные продукты, включая молоко и сыр. Симптомы непереносимости лактозы могут быть аналогичны симптомам СРК;
- Некоторые овощи, которые усиливают газообразование, например, цветная капуста, брокколи, белокочанная капуста, брюссельская капуста и бобовые, например, бобы, фасоль;
- Жирная или жареная пища;
- Алкоголь, кофеин и сода;
- Продукты с высоким содержанием сахаров, подсластители, жевательная резинка;
- Орехи.
У многих пациентов позволяет уменьшить проявления синдрома РК режим питания с низким уровнем вызывающих брожение веществ (FODMAP). FODMAP относится к группе углеводов с короткой цепью (сбраживаемых олиго-, ди-, моносахаридов и полиолов), трудно всасывающихся в тонком кишечнике и быстро ферментирующихся бактериями. Эти бактерии производят газ, способствующий развитию симптомов при СРК.
Если диетические изменения и изменения образа жизни не позволяют устранить или уменьшить симптомы и признаки, врач подберет медикаментозную терапию.
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Причины развития синдрома раздраженного кишечника
Точная причина развития синдрома раздраженного кишечника неизвестна. Считается, что это заболевание связано с рядом факторов, в том числе:
- с изменением моторики желудочно-кишечного тракта;
- аномальными сигналами нервной системы;
- повышенной чувствительностью к боли;
- пищевой непереносимостью.
Ниже перечислены факторы риска, которые, как считается, вызывают СРК:
- Аномальные движения толстой кишки и тонкой кишки (слишком быстрые или медленные или слишком активные).
- Повышенная чувствительность к боли, вызванной полным кишечником или накопившимися газами.
- Чувствительность к пище, возможно, вызванная плохой абсорбцией сахара или кислот в пище.
- Гастроэнтерит (желудочный грипп) – вирусная или бактериальная инфекция желудка или кишечника.
- Психологические нарушения, к которым относятся тревога или депрессия, наблюдаются у многих с СРК, хотя доказательств, что эти состояния служат прямой причиной синдрома не обнаружено.
Дисбаланс репродуктивных гормонов или нейротрансмиттеров.
Генетика считается возможной причиной СРК, но до сих пор эта наследственная связь не доказана.
Диагностика преэклампсии
У вас есть преэклампсия, если у вас высокое кровяное давление и хотя бы один из следующих признаков:
Слишком много белка в моче
Недостаточно тромбоцитов в крови
Высокий уровень химических веществ, связанных с почками, в крови
Высокий уровень химических веществ, связанных с печенью, в крови
Жидкость в легких
Появившаяся головная боль, которая не проходит после приема лекарств
Чтобы подтвердить диагноз, врач может назначить вам анализы, в том числе:
Анализы крови для проверки тромбоцитов и поиска химических веществ в почках или печени.
Анализы мочи для измерения белков
УЗИ, нестрессовые тесты или биофизические профили, чтобы увидеть, как растет ваш ребенок
Маститы
Маститом называется воспаление молочных желез. Существует множество разновидностей этой патологии, но у кошек чаще встречается серозный мастит, иногда – гнойный. В наиболее тяжелых случаях, нередко приводящих к летальному исходу, отмечаются некротический и фиброзный типы патологии.
Причин мастита может быть очень много. В наиболее типичных ситуациях воспаление бывает вызвано попаданием в молочные альвеолы патогенной и условно патогенной микрофлоры. Сама по себе комбинация гормональных изменений в период беременности и после нее, а также острых зубов подрастающих котят – идеальное сочетание для развития воспалительного процесса.
https://youtube.com/watch?v=ggNTKrOk7gM
В большинстве случаев иммунная система матери вполне способна самостоятельно победить инфекцию, но в ситуациях, когда иммунитет по каким-то причинам ослаблен, организм справиться с микробами уже не в силах. Соответственно, чем кошка старее, тем больше вероятность развития мастита (иммунитет под действием факторов возрастной природы сильно ослабевает).
Клиническая картина
Все маститы, вне зависимости от их этиологии, сопровождаются набуханием пораженных долей молочной железы. У кошек обычно дело ограничивается одним-двумя сосками. При их пальпации выявляют сильную болезненность, животное становится раздражительным, может неадекватно себя вести. Как правило, кошка перестает кормить котят, так как из-за воспалительного процесса в молочной железе выполнение родительского долга становится крайне болезненным.
При нажатии на сосок пораженной области оттуда не выделяется ни капли молока, но вы можете заметить капли бесцветной жидкости или гной. В некоторых случаях котята умудряются «нацедить» молока из пораженных воспалительным процессом областей, что приводит к крайне тяжелым для них последствиям. В пищеварительную систему малышей попадает патогенная и условно патогенная микрофлора, отчего у котят развивается понос. Всего через несколько часов весь помет может погибнуть от интоксикации и обезвоживания.
Терапевтические методики
Во-первых, еще до начала лечения, необходимо изолировать котят от их матери. Как мы уже говорили выше, питание маститным молоком ни к чему хорошему не приведет. Во-вторых, необходимо получить образчик экссудата с целью его дальнейшего микроскопического исследования и высева патологического материала на питательные среды. Кроме того, в сложных и сомнительных случаях рекомендуется проведение биопсии: с помощью этой методики можно выяснить, в каком состоянии находится ткань молочной железы и какие терапевтические методики будут наиболее эффективны в конкретном случае.

Что касается конкретного лечения, то, как и в предыдущем случае, оно не особенно оригинально: животному срочно назначают ударные дозы антибиотиков широкого спектра действия. В некоторых ситуациях антибиотики растворяют в растворе новокаина и полученным средством обкалывают области воспаления. Если речь идет о фиброзном, тяжелом гнойном или некротическом эндометрите, ветеринар может принять решение о хирургическом удалении омертвевших тканей. Естественно, в таких случаях все это также сопровождается введением ударных доз антибиотиков широкого спектра действия.
Неотложная первая помощь
Итак, даже если ваша питомица не в группе риска, нужно уметь оказать неотложную помощь. Перед тем, как учится делать уколы (если еще не умеете) и думать что делать если…усвойте, в критической ситуации нужно действовать быстро, четко и без эмоций. Паникующий хозяин только напугает и усугубит состояние питомицы. У вас нет выбора, животное может просто не дожить до приезда врача. Совет для хозяев миниатюрных собачек – пройдите обучение по внутривенным инъекциям, именно они спасают жизнь в остром состоянии.
Вариант №1
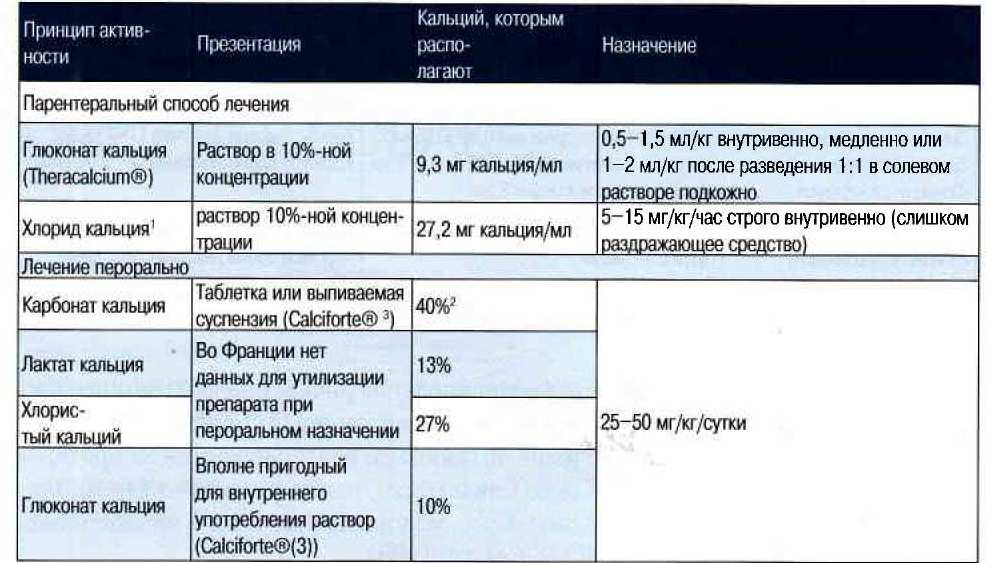
Глюконат кальция 10% (лучше развезти физраствором или новокаином) рассчитываем по весу:
В остром состоянии – делим дозу на 4 части и колем внутримышечно в каждую лапу.
В состоянии средней тяжести – разводим 1/1 с физраствором и колем подкожно (в холку).
На начальной стадии – вливаем в пасть.
Оптимальный вариант – внутривенная инъекция (в этом случае препарат колется в чистом виде).
При внутримышечном введении глюконата кальция с концентрацией выше 10% возможен некроз тканей. Раствор вводится теплым!

Вариант № 2
Хлористый кальций, рассчитывается по весу:
В остром и среднем состоянии только внутривенно!
На начальной стадии – разводим 1/1 с молоком и вливаем в пасть.
Если после внутривенной инъекции область прокола покраснела и стала горячей – обкалываем всю гематому новокаином (0,25%) или хлоридом натрия (0,9%). Вещества помогут остановить отек и купировать некроз тканей. Дозировка подбирается на глаз, в зависимости от степени поражения 1–3 кубика, у крупных собак до 8 кубов.
Параллельно с инъекциями, на 50 мл воды развести 5 капель валокордина (для крупных собак, до 10–15 капель по весу). Раствор влить в пасть, несколькими каплями смазать нос. Для стимуляции ЦНС используется сульфокамфокаин, рассчитывается по весу, вводится внутримышечно. Если есть возможность – уколоть 0,3–1 куб димедрола (в зависимости от массы собаки).
Послеродовая эклампсия у собак лечится после купирования острого состояния. По назначению ветеринара, собака принимает кальций в форме таблеток или посредством клизмы. Если вам удалось «погасить» приступ самостоятельно и нет возможности вызвать ветеринара, после эклампсии необходимо проводить следующее лечение:
Преэклампсия (гестоз) — симптомы и лечение
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубового Александра Александровича, акушера со стажем в 14 лет.
Над статьей доктора Дубового Александра Александровича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Преэклампсия vs. эклампсия
Эклампсия является последней стадией преэклампсии и гестоза и требует немедленной медицинской помощи. Большинство случаев выявляются на ранних сроках беременности, до того, как они переходят в эклампсию.
Хотя конкретного лекарства от преэклампсии не существует, врачи часто назначают лекарства для снижения артериального давления или противосудорожные препараты для предотвращения судорог.
Как при преэклампсии, так и при эклампсии единственным лекарством является родоразрешение больной матери. Легкие случаи преэклампсии можно наблюдать на протяжении всей беременности, чтобы определить, безопасно ли доводить беременность до срока.
В более тяжелых случаях может потребоваться немедленное вмешательство, часто в форме индукции или кесарева сечения. Чаще всего требуется кесарево сечение, чтобы предотвратить повышение артериального давления, которое часто наблюдается во время родов.
Классификация эклампсии и преэклампсии
Согласно классификации Всемирной организации здравоохранения, эклампсия и преэклампсия занимают следующее место в классификации гипертонической болезни беременных женщин:1.2.3.
- Легкая степень преэклампсии (нетяжелая);
- Тяжелая степень преэклампсии.
4.В российском практическом акушерстве часто используется следующая классификация:
- Отеки беременных;
- Нефропатия 1, 2 или 3 степени;
- Преэклампсия;
- Эклампсия.
гинекологиголовная больрвотаухудшение зрения
- Сильная головная боль;
- Нарушение зрения (пелена, мушки, туман перед глазами);
- Боль в животе в области желудка;
- Тошнота и рвота;
- Судорожная готовность;
- Генерализованные отеки подкожной клетчатки (отеки по всему телу);
- Уменьшение выделения мочи (олигоурия) менее 500 мл за сутки или меньше 30 мл в час;
- Болезненность при прощупывании печени;
- Количество тромбоцитов в крови ниже 100 * 106 штук/л;
- Повышение активности печеночных трансаминаз (АсАТ, АлАТ) выше 90 МЕ/л;
- HELLP-синдром (разрушение эритроцитов, высокая активность печеночных трансаминаз, количество тромбоцитов ниже 100* 106 штук/л);
- ВЗРП (внутриутробная задержка развития плода).
В зависимости от того, в какой момент развивается эклампсия, она делится на следующие разновидности:
- Эклампсия, возникающая в течение беременности (составляет 75 – 85% от всех случаев эклампсии);
- Эклампсия в родах, возникающая непосредственно в процессе родового акта (составляет примерно 20 – 25% от всех случаев эклампсии);
- Послеродовая эклампсия, возникающая в течение суток после родоразрешения (составляет примерно 2 – 5% от всех случаев эклампсии).
В зависимости от преобладающих симптомов и поражения какого-либо органа выделяют три клинических формы эклампсии:
- Типичная форма эклампсии характеризуется сильными отеками подкожной клетчатки всей поверхности тела, повышением внутричерепного давления, выраженной протеинурией (концентрация белка составляет более 0,6 г/л в суточной моче) и гипертензией более 140/90 мм рт.ст.;
- Нетипичная форма эклампсии наиболее часто развивается при затяжных родах у женщин с лабильной нервной системой. Данная форма эклампсии характеризуется отеком мозга без отека подкожной клетчатки, а также незначительной гипертензией, повышением внутричерепного давления и умеренной протеинурией (концентрация белка в суточной моче от 0,3 до 0,6 г/л);
- Почечная или уремическая форма эклампсии развивается у женщин, страдавших заболеваниями почек до наступления беременности. Почечная форма эклампсии характеризуется несильными или вовсе отсутствующими отеками подкожной клетчатки, но наличием большого количества жидкости в брюшной полости и плодном пузыре, а также умеренной гипертензией и внутричерепным давлением.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
Причины высокого давления при беременности
Если у женщины ранее была диагностирована гипертония, то не стоит удивляться высокому давлению в период беременности. Наоборот, необходимо ещё более тщательно контролировать изменения состояния и соблюдать рекомендации врача. Если женщина до беременности регулярно принимала лекарства, то их, вероятно, придётся изменить. По крайней мере, необходимо будет убедиться, что препараты не будут вредить будущему малышу. Обычно препараты для беременных подбираются отдельно и индивидуально.
Причинами высокого давления могут быть стрессы, избыточный вес, сахарный диабет, курение и различные заболевания. Не последнюю роль играет и наследственность. Предрасположенность к высокому давлению может проявиться не сразу, если же она есть, то ещё на этапе планирования беременности стоит позаботиться о том, чтобы провоцирующих артериальную гипертонию факторов было как можно меньше.
Когда обратиться к врачу
При обнаружении каких-либо симптомов преэклампсии или эклампсии беременным рекомендуется как можно скорее обратиться к врачу.
Хотя беременные женщины должны регулярно посещать врача для дородового наблюдения, им следует немедленно записаться на прием при появлении каких-либо симптомов преэклампсии.
Кроме того, любой, кто столкнулся с кровотечением, сильной головной болю или снижением подвижности плода, должен как можно скорее обратиться к своему лечащему врачу.
Во время регулярных предродовых осмотров врач также будет проводить анализы крови и мочи, чтобы выявить:
высокое кровяное давление
снижение функции печени
Наличие повышенного уровня белка в моче может быть ранним признаком преэклампсии, как и снижения функции почек и нефропатии.
Гестоз: как он проявляется?
Преэклампсия обычно включает серию изменений, связанных с артериальной гипертензией (≥ 140/90 мм рт. Ст.) И протеинурией (≥ 0,3 г / 24 ч) у ранее нормотензивных и непротеинурических женщин.
После 20-й недели беременности можно обнаружить:
- Отек: преэклампсия проявляется широко распространенным отеком из-за задержки жидкости. По этой причине при появлении отека, особенно на лице и руках, желательно немедленно обратиться к гинекологу. В тяжелых случаях может возникнуть сильный отек лодыжек и век.
- Чрезмерное увеличение массы тела: обычно подозревается увеличение веса у беременных женщин, которые набирают более 500 граммов в неделю.
- В некоторых случаях симптомы гестоза более мягкие или незаметные; это способствует поздней диагностике и борьбе с болезнью.
 Чрезмерное увеличение массы тела
Чрезмерное увеличение массы тела
Если преэклампсия не распознается на ранней стадии, она может прогрессировать и вызывать другие симптомы неконтролируемой гипертензии. Эти проявления включают следующее:
- Сильная и постоянная головная боль, обычно лобная;
- Нарушения зрения, такие как нечеткость зрения, скотома и диплопия;
- Тошнота и рвота (иногда возникает так называемая нейрогенная рвота, то есть внезапная рвота, не предшествующая тошноте);
- Боль в эпигастрии;
- Боль в правом подреберье живота из-за растяжения капсулы печени;
- Наличие альбумина в моче (в норме белок отсутствует; альбуминурия может указывать на нарушение работы почек);
- Уменьшение количества мочи;
- Петехии или другие признаки аномального кровотечения.
Изменения, обнаруживаемые в случае преэклампсии, также:
- Повышенные ферменты печени (трансаминазы);
- Гиперкреатининемия (креатинин сыворотки > 1,1 мг / дл);
- Уменьшение тромбоцитов (тромбоцитопения );
- Неврологические симптомы, такие как тремор рук или судороги.
Терапия

Лечение патологии необходимо осуществлять под контролем ветеринара.
- Рекомендовано ввести больной успокаивающие препараты – фоспасим, под кожу в дозе 1 мл.
- Далее применяется гамавит подкожно в дозе 1 мл.
- Назначаются подкожные инъекции борглюконата кальция, который следует разогреть до температуры 40 градусов. Вводить необходимо через каждый час до полного исчезновения ярко выраженных симптомов.
- При этом следует поместить животное в тёмное помещение и устранить шум и раздражающие факторы.
- Вместе с тем вводиться но-шпа в дозе 0,3 мл под кожу, преднизолон – 0,5 мл.
- Последующие десять дней вводить инъекции кальция дважды в день в дозировке один миллилитр.
- Котят изолируют от мамы сроком на одни сутки. Малышей, которые младше трёхнедельного возраста, после купирования острого приступа у матери, возвращают на грудное вскармливание.
- Котят, старше трёхнедельного возраста, переводят на искусственное кормление.
- Впоследствии в профилактических целях кошку необходимо показывать врачу каждую неделю для полного контроля уровня кальция.
Профилактика

Для поддержания баланса полезных веществ назначают витаминный комплекс.
Для поддержания физиологического баланса полезных веществ назначают витаминно-минеральный комплекс, специальное сбалансированное питание. Кроме того следующая вязка самки не должна происходить с минимальным интервалом. Рекомендуется пропустить минимум одну охоту. В некоторых случаях доктор рекомендует стерилизацию.
Симптомы и признаки преэклампсии
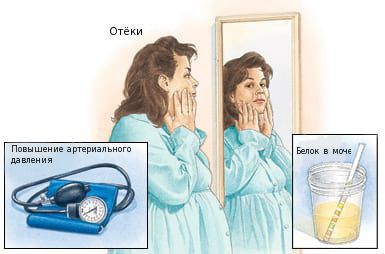
Преэклампсия проявляется тремя характерными признаками:
- высокое артериальное давление;
- отеки;
- протеинурия – наличие белка в моче (рис. 1).
Повышенным считается систолическое артериальное давление выше 140 мм рт. ст. и/или диастолическое артериальное давление выше 90 мм рт. ст. Измерения выполняют минимум дважды через 4-6 часов. Если артериальное давление оказывается повышенным два или более раз, диагностируют артериальную гипертензию. Если нужно уточнить диагноз, проводят суточный мониторинг артериального давления.
Отеки не являются обязательным признаком преэклампсии, но их выраженность позволяет оценить тяжесть состояния. Если отек генерализованный (появляется в нескольких областях или по всему телу), появляется время от времени, это может быть опасным симптомом, указывающим на развитие преэклампсии на фоне других заболеваний.
Протеинурия — высокое содержание белка в моче. Ее диагностируют, оценивая количество белка в порции мочи (в норме — до 30 мг). После 22 недель беременности во время каждого приема в женской консультации оценивают содержание белка в моче с помощью индикаторных полосок или сдачи утренней или суточной мочи на анализ. Если содержание оказывается высоким, врач ищет причину.
Часто признаки преэклампсии начинают развиваться незаметно, и самочувствие женщины долго остается нормальным. Даже если симптомы появляются, их легко спутать с обычным недомоганием при беременности
Чтобы вовремя выявить осложнения, важно на каждом приеме подробно рассказывать о своем самочувствии акушеру-гинекологу, ведущему беременность. Среди возникающих при преэклампсии симптомов могут быть:
- отеки;
- быстрый набор веса;
- снижение остроты зрения;
- появление «мушек» перед глазами или ауры вокруг предметов;
- чувствительность к свету;
- шум в ушах;
- изжога, тошнота и рвота;
- боли в области плечевого пояса или в правой верхней части живота;
- одышка, ощущение нехватки воздуха;
- покашливание или сухой кашель;
- затрудненное дыхание через нос;
- редкие позывы к мочеиспусканию (суточный объем мочи до 500 мл в сутки).
Если состояние ухудшается, возможна спутанность сознания, появление признаков нервно-мышечной раздражимости. Также могут начаться судороги беременных (эклампсия) — смертельно опасное осложнение беременности, характеризующееся генерализованными судорогами, которые протекают как один длинный припадок или как серия приступов. При этом возможно развитие апноэ (остановка дыхания), расширение зрачков, появление пены изо рта. Это состояние очень опасно, и после судорог женщина может впасть в кому⁴. Тяжелый гестоз угрожает и ребенку: возможно развитие судорог, гипоксия, поражение сердечно-сосудистой, центральной нервной, иммунной, дыхательной и других систем.