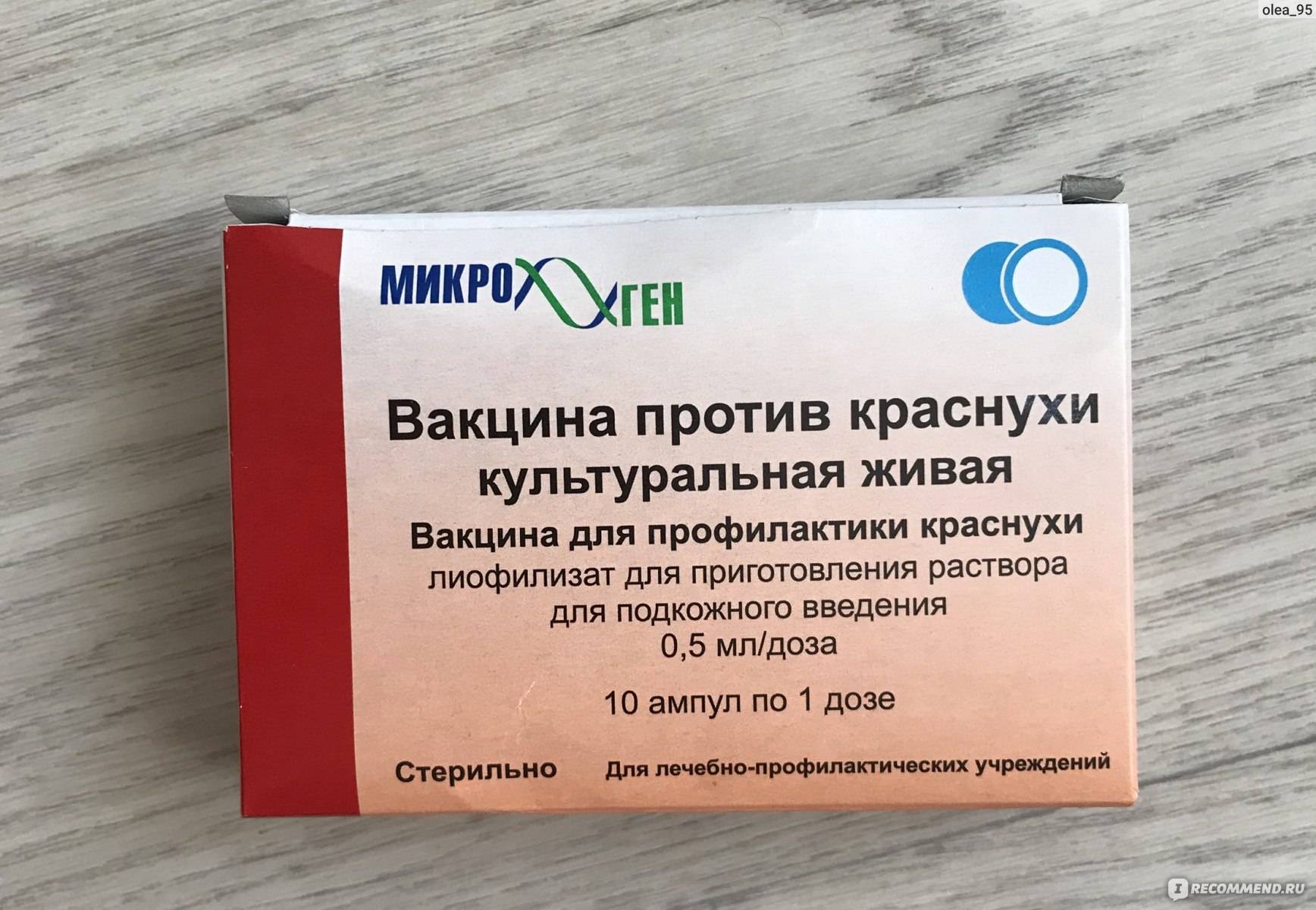
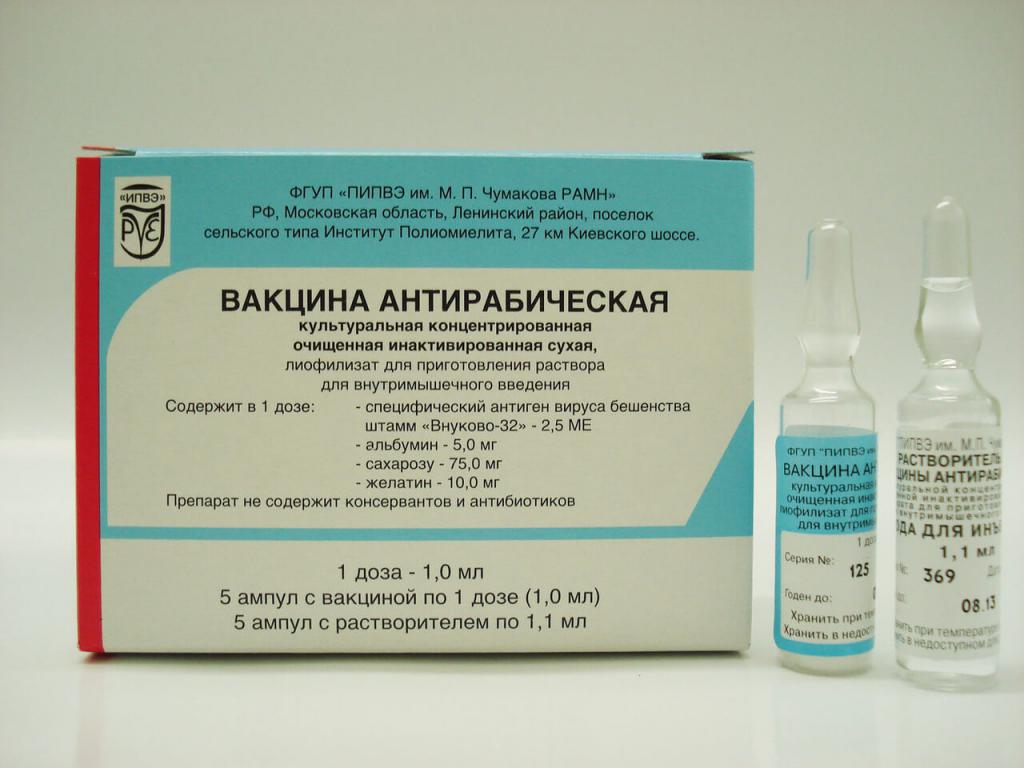
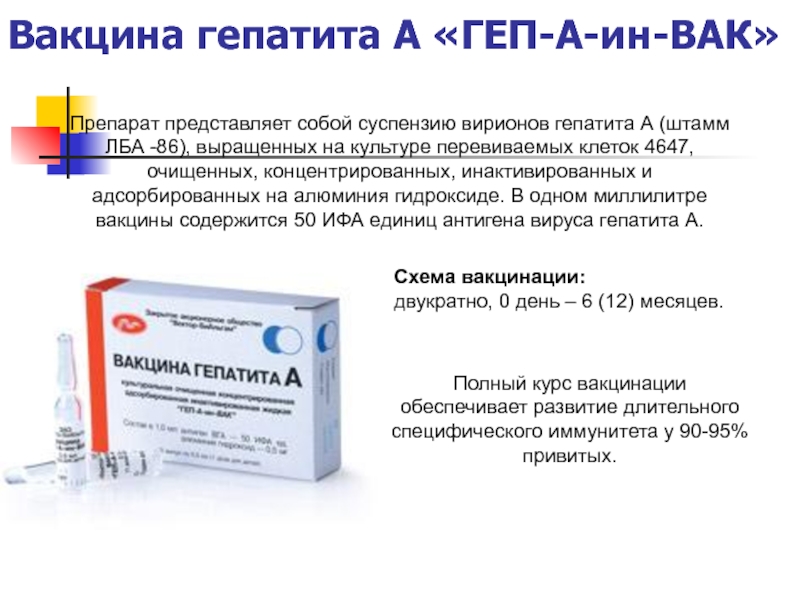
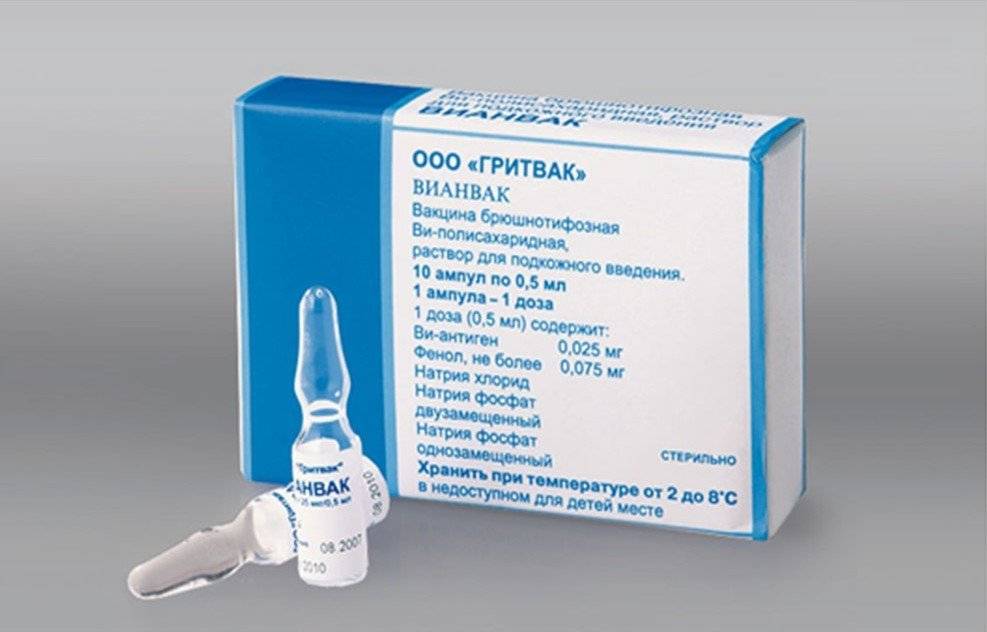
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази
На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу. - подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция
Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов. - противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты
Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается. - нейтральные водно-взбалтываемые препараты
Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление. - йод – средство агрессивное, но крайне эффективное
Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит
Что делать?
Тяжелые формы заболевания, такие как анафилактический шок и отек Квинке возникают при контакте с кошками крайне редко, поэтому большинство сенсибилизированных (чувствительных) людей способны уживаться с животными даже на одной жилплощади.
Также аллергией является «болезнь кошачьей царапины». У человека раны долго не заживают, чешутся, а позже гноятся из-за занесенной инфекции на каждый укус или царапину кошки.
На сегодняшний день у ученых стоит задача – выведение пород, не вызывающих реакции. В Америке прогресс шагнул далеко вперед и на таких кошек уже выстраиваются очереди на несколько лет вперед. Стоимость животного равноценна стоимости квартиры в Москве.
Кроме того, ученые установили, что светлые или даже белоснежные питомцы менее аллергенны нежели их темные собратья. Также меньшим раздражителем являются кошки, у которых была проведена кастрация или стерилизация.
Отмечено, что лысые кошки намного больше других потеют и выделяют много секрета на поверхность кожи, который содержит большое количество белка, вызывающего реакцию.
Что делать: как лечить больную кошку
Если вы заметили, что у кота выпадает шерсть и на этих участках воспалена кожа, имеются язвочки и наросты или поражена слизистая оболочка, не медлите с визитом к специалисту. Врач-ветеринар, исключив другие заболевания, многие из которых могут быть заразными или опасными для питомца, поставив диагноз «эозинофильная гранулема», даст соответствующие рекомендации.
Знаете ли вы? Считается, что домашняя кошка в том виде, в котором мы ее знаем, появилась около 12 миллионов лет тому назад.
Возникает гранулема зачастую как аллергическая реакция на контактные (химия, укус) или внутренние (питание или другое принятое внутрь вещество) раздражители. Исходя из этого, прежде всего, корректируют рацион кота: сажают на диету при натуральном питании, исключают новый корм и возвращаются к старому, останавливают выбор на лечебном гипоаллергенном корме и тому подобное.
Если у кошки имеются блохи, клещи или другие паразиты, ее нужно как можно скорее от них избавить, прежде чем лечить с помощью препаратов, поскольку именно насекомые сплошь и рядом являются причиной эозинофильной гранулемы. Эта процедура в наше время проводится достаточно быстро и эффективно с помощью современных средств по указанной в инструкции схеме. Обработке также подлежат предметы, с которыми животное чаще всего контактирует: его игрушки, спальное место — это минимум. Желательно подвергнуть санитарной процедуре весь дом или квартиру, то есть всю среду обитания.
В соответствии с формой заболевания, степенью и тяжестью поражения, весом кошки и состоянием ее организма врач персонально для нее разрабатывает схему лечения:
- Язвочки и другие внешние проявления на коже обрабатываются кортикостероидами вроде мази «Лоринден С».
- Для предотвращения присоединения бактериальной инфекции, которая значительно ухудшит состояние организма и усложнит течение болезни, животному назначают антибиотики широкого спектра на длительный срок от 2 до 3 недель.
- Антигистаминные препараты назначают для того, чтобы наступила ремиссия: «Преднизолон» в дозировке 2 мг на килограмм дважды в сутки или «Метилпреднизолон ацетат» в количестве 4 мг на каждый килограмм веса кошки в течение 2-3 недель.
Важно! Профилактикой эозинофильной гранулемы является устранение аллергенов, своевременное избавление животного от паразитов, разумный подход к питанию любимца.
В случае неэффективности назначенных антигистаминных препаратов врач может их заменить другими, например «Дексаметазоном». Если он также не помогает, есть смысл уточнить диагноз, и в случае его подтверждения, предполагая аутоиммунную причину, назначить «Доксициклин», «Циклоспорин» и другие средства в соответствии со схемой.
Иногда симптоматическое лечение может быть и вовсе не назначено, например, в случае, если у кошки одна-две маленькие ранки, не причиняющие ей никакого беспокойства и не прогрессирующие. В этом случае ветеринар после уточнения диагноза может принять решение ограничиться профилактикой и наблюдением.
Чтобы уберечь своего питомца, советуем узнать о таких заболеваниях кошек как: эпилепсия, перитонит, гингивит, пиометра, мастит, токсокароз, власоеды, микоплазмоз, коронавирусная инфекция, демодекоз, эпифора, кальцивироз, мочекаменная болезнь
Уникальная вакцина
Институт молекулярной медицины Сеченовского университета сообщил, что вакцина от аллергии на кошек успешно прошла доклинические испытания. Следующий шаг — токсикологические и клинические исследования, которые планируют провести в 2023-2024 годах. После этого вакцину зарегистрируют.
Над созданием препарата работали две команды — в Москве и в Вене. Это была сложная и долгая работа, но это того стоило. <…> Этот вклад был важен не только для создания вакцины, но и для понимания протекания аллергии на кошек.
Александр Караулов
руководитель проекта создания вакцины, заведующий кафедрой клинической иммунологии и аллергологии Сеченовского Университета академик РАН
В мире нет препарата, аналогичного этому. Раньше все терапевтические средства были направлены только против утероглобина Fel d 1 — главного кошачьего белка-аллергена, который вырабатывают все кошки независимо от породы и длины шерсти. Ученые более глубоко изучили возбудители аллергии и добавили в вакцину другие клинически значимые аллергены. Авторы утверждают, что препарат будет эффективен против всех кошачьих аллергенов.
 Фото: Mufid Majnun/Unsplash
Фото: Mufid Majnun/Unsplash
Общие и местные реакции на прививку
Часто:
– первые 1-2 суток – локальная гиперемия кожи, самостоятельно проходит в течение 1-3 суток;
– первые 18 суток – эпизодическое повышение температуры не выше 38,5°С, слабо выраженное покраснение зева, ринит.
При анализе массовой выборки повышение температуры тела выше отметки 38,5 °С должно встречаться максимум у 2% пациентов. В таких случаях назначают антипиретики.
Нечасто:
– в первые 2 недели возможно кратковременное недомогание, обычно продолжается 1-3 суток.
Редко:
– в первые 2 суток – локальная реакция, проявляющаяся в слабом отеке в области введения препарата, самостоятельно проходит через 1-3 суток.
Со стороны половых органов
Очень редко:
отек яичек, осложнение носит кратковременный характер и проходит самостоятельно.
Со стороны органа зрения
Нечасто:
– с 5 по 18 суток – конъюнктивит, самостоятельно проходит через 1-3 суток.
Побочные эффекты со стороны психики
Редко:
– беспокойство, проблемы со сном.
Дыхательные нарушения
Нечасто:
– кашель.
Желудочно-кишечные нарушения
Редко:
– с 5 по 42 суток – незначительная гипертрофия околоушных слюнных желез, нарушение носит кратковременный характер и проходит в течение 2-3 суток.
Очень редко:
– боль в животе, абдоминальный синдром.
Со стороны нервной системы
Очень редко:
– через 6-10 суток – судорожные реакции, сопровождающиеся высокой температурой;
– энцефалит;
– транзиторная полинейропатия.
В каждом отдельно взятом случае развития энцефалита после вакцинации проводят дифференциальную диагностику.
Иммунные нарушения
Очень редко:
– в первые 1-2 суток – аллергические реакции.
Осложнение возникает у пациентов с аномальной реактивностью.
Со стороны крови и лимфатической системы
Редко:
– лимфоаденопатия (кратковременная гипертрофия затылочных и заднешейных лимфатических узлов).
Очень редко:
– тромбоцитопеническая пурпура.
Инфекционно-паразитарные заболевания
Очень редко:
– через 2-4 недели – серозный менингит с доброкачественным течением.
В каждом случае возникновения данного осложнения проводят дифференцированную диагностику.
Со стороны скелетно-мышечной ткани
Редко:
– артралгия, симптомы проявляются обычно с 10 по 15 сутки после вакцинации;
– преходящий артрит на 10-15 сутки.
Нарушения со стороны кожи и подкожных тканей
Нечасто:
– с 5 по 18 сутки возможно появление сыпи, которая носит кратковременный характер и проходит самостоятельно в течение 1-3 суток.
Если вы заметили побочные действия, не прописанные в инструкции, незамедлительно сообщите о них врачу.
Какие существуют вакцины против ВПЧ
На международном рынке доступны три вида вакцин против вируса папилломы человека, отличающиеся эффективностью к разному количеству штаммов вируса папилломы человека. Эти вакцины предназначены для внутримышечного введения, курс проведения вакцинации состоит из введения трех доз препарата.
Типы вакцин, спектр их действия, а также цикл вакцинации следующий.
Вакцина Церварикс (2vHPV)
Рекомбинантная адсорбированная вакцина против ВПЧ, содержит адъювант AS04. Представляет собой смесь вирусоподобных частиц рекомбинантных поверхностных белков вируса папилломы человека типов 16 и 18. Эффективна против двух типов вируса ВПЧ: 16 и 18 типов.
Зарегистрирована только для использования у девочек и женщин. Вакцинация проводится следующим образом: первая инъекция вакцины, через месяц – вторая, через шесть месяцев после первой инъекции делают третью дозу вакцины. Вакцина вводится внутримышечно.
Вакцина Гардасил(Gardasil)
Второе торговое название Силгард (Silgard) (4vHPV). Рекомбинантная квадривалентная адсорбированная вакцина. Эффективна против четырех типов канцерогенных вирусов папилломы человека: 6, 11, 16 и 18 типов. Разрешена к использованию как у женщин, так и у мужчин.
У девочек и женщин рекомендуется применение вакцины в возрасте 9-26 лет, у мальчиков в возрасте 9-15 лет. Цикл вакцинации следующий: первая инъекция проводится в назначенный день, вторая – через два месяца, а третья – через шесть месяцев после первой инъекции.
Вакцина Гардасил 9 (Gardasil 9, 9vHPV, Merck & Co, США)
Эффективна против девяти типов вируса папилломы человека: 6, 11, 16, 18, 31, 33, 45, 52 и 58 типов. Разрешена к применению в возрасте 9-45 лет у обоих полов.
Цикл вакцинации: первая инъекция проводится в назначенный день, вторая – через два месяца, а третья – через шесть месяцев после первой дозы вакцины.
Противопоказания для вакцинации
Противопоказанием для вакцинации против ВПЧ является аллергическая реакция на любой компонент вакцины, беременность, лихорадочное состояние, острые инфекционные заболевания и обострение хронической патологии.
Возможные побочные реакции организма после вакцинации подразделяют на ранние и поздние.
- Ранние побочные реакции – это отек, покраснение и болезненность в месте инъекции. Возможно развитие головокружения и обморока, поэтому после инъекции нельзя активно двигаться, в течение 15 минут нужно сидеть или лежать. В редких случаях возможна аллергическая реакция немедленного типа.
- К возможным поздним побочным реакциям организма на введение вакцины относят воспаление нерва, местные расстройства чувствительности, инфекции дыхательных путей.
Что означает показатель эффективности вакцины?
Производители вакцин меряются эффективностью своих разработок, доказывая, что их вакцина точно защитит от коронавирусной инфекции. Обычно показатели эффективности лежат в диапазоне 70-95%, у российского «СпутникV» заявляется цифра в 91,6%. Большинство людей при этом думают, что показатель надо понимать буквально: при эффективности в 91,6% из 100 вакцинированных людей у 91,6 человека иммунитет к болезни появится, а у 8,4 – нет. Но это глубоко ошибочное мнение)).
Эффективность вакцины показывает, насколько у вакцинированных людей снижается риск заболеть по сравнению с невакцинированными людьми.
Представим, что появилась некая очень заразная болезнь, при контакте с которой заболевают 100% контактировавших. В этом «абсолютном» случае эффективность вакцины действительно напрямую будет показывать, сколько человек из числа вакцинированных не заболеют.
Но в реальной жизни так не бывает. Обязательно будет группа людей, которые не заболеют, несмотря на контакт с вирусом. Давайте предположим, что таких «устойчивых от природы» будет 30%, а остальные 70% заболеют. Теперь проведем вакцинацию и посмотрим, сколько человек заболело, несмотря на полученную прививку. Предположим, что заболело 10 человек из 100, т.е. 10%, а остальные 90% остались здоровы. Получается, что без прививки заболели 70% людей, а с прививкой только 10%. Вот это снижение риска заболеть и показывает эффективность вакцины. Для того, чтобы получить цифру снижения, вычитаем одно из другого и делим на долю заболевших в невакцинированной группе: 70%-10%=60%/70% =85,7%. Эффективность вакцины от нашей виртуальной болезни составляет 85,7%. Но как вы видите, заболели не 14,3%, как можно было бы предположить (100%-85,7%), а только 10%.
В случае с вакциной «СпутникV», согласно данным клинических испытаний, вероятность заболеть после прививки составляет примерно 0,5%, то есть 1 случай на 200 вакцинированных.
Когда проводится вакцинация против ВПЧ
Вакцинация против вируса папилломы человека рекомендуется каждой девочке для предотвращения инфицирования. В большинстве стран Европейского Союза проводится массово среди девочек 9-14 лет.
Внедрение массовой вакцинации мальчиков в европейских странах началось в 2017 году. Вакцина ВПЧ у мальчиков рекомендуется в возрасте 9-15 лет.
Кроме того, прививаться могут девушки и женщины в возрасте 13-26 лет, которые не были ранее привиты или начали, но не провели до конца вакцинацию. Что интересно, вакцина против ВПЧ как вакцина против рака шейки матки может быть эффективна также и у взрослых, серопозитивных женщин, которые уже были заражены вирусом.
Вопрос-Ответ
Заразен ли опоясывающий лишай?
Опоясывающий лишай заразен, развитие заболевания вызывает вирус варицелла-зостер. При первичном заражении наблюдается развитие ветряной оспы. Повторное заражение провоцирует развитие лишая. Продолжительное время человек может являться вирусоносителем, не представляя при этом опасности для окружающих. Передается вирус контактным путем: через биологические жидкости организма, воздушно-капельным путем, от матери плоду, через предметы обихода.
Может ли аллергия быть похожа на лишай?
Вначале заболевания лишай имеет те же проявления, что и аллергия. Высыпания похожи по форме, локализации и цвету. Но есть и отличительные признаки: сыпь при лишае имеет четкие очертания и расположена на четко определенных участках тела, зуд появляется редко, но часто отмечается повышение температуры и увеличение лимфоузлов. При аллергии, наоборот, высыпания распространяются по телу беспорядочно, кожа отекает, пациента беспокоит сильный зуд. Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Как выглядит лишай от солнца?
Солнечный лишай, или солнечная болезнь — это сезонное заболевание, которое появляется под действием прямых солнечных лучей. Характерные признаки лишая от солнца: гиперпигментация и шелушение. Пятна различной формы нежно-розового цвета, чаще всего появляются на спине, плечах, шее, груди и животе, на солнце пятна становятся светлее здоровых участков кожи. При механическом воздействии, контакте с одеждой пятна начинают шелушиться.
Чем мазать отрубевидный лишай?
Одним из основных методов лечения отрубевидного лишая является местная терапия. На пораженные участки кожи наносят противогрибковые препараты (мази, кремы, спреи, шампуни и специальные растворы с антимикотическими свойствами), широко используются серная и салициловая мази. Обязательным условием успешного лечения лишая является консультация у дерматолога.
Можно ли вылечить лишай уксусом или йодом?
Часто для лечения лишая в домашних условиях используют уксус и йод. Дерматологи настоятельно не рекомендуют использовать эти средства и заниматься самолечением. Уксус (уксусная эссенция) и йод при длительном применении способны вызвать сильный ожог кожи. При появлении у ребенка любых высыпаний и поражений кожи необходима консультация детского дерматолога.
Чем опасен отрубевидный лишай?
Несмотря на кажущуюся безопасность, последствия отрубевидного лишая могут быть крайне неблагоприятны. К числу таких осложнений относятся: дерматит, кожные аллергические реакции, косметический дефект и психологический дискомфорт. Заболевание склонно к частым рецидивам.
Как появляется розовый лишай?
Розовый лишай развивается на фоне ослабления иммунитета, после переохлаждения или перенесенного инфекционного заболевания. Инфекционные агенты являются «спусковым крючком» для развития аллергической реакции в виде лишая. Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Может ли стригущий лишай пройти без лечения?
Стригущий лишай, или микроспория — это грибковое заболевание, поражающее верхний слой кожи. Самостоятельно, без должного лечения стригущий лишай проходит исключительно в редких случаях. Для того чтобы узнать, как навсегда избавиться от заболевания, необходима консультация трихолога.
Виды корочек в носу
Корки, которые образуются в результате нарушения оттока слизи, различаются по цвету и плотности. Именно эти характеристики помогают определить, в чем причина нарушения носового дыхания.
Сухие корки в носу. Самые распространенные и часто встречающиеся у детей и взрослых
Обычно не привлекают внимание, если от них удается быстро избавиться. Белые сухие корки в носу у ребенка, особенно новорожденного, убираются во время утренних гигиенических процедур
Для этого используются ватные жгутики, которые можно обмакнуть в специальное детское масло, чтобы не повредить слизистую и не напугать ребенка. Если сухость и корки в носу начинают вызывать заметный дискомфорт, необходимо обратиться к врачу.
Кровянистые корки. Появляются вследствие постоянного или неаккуратного удаления сухих корок. Часто этим грешат дети и возрастные пациенты, которым не хватает терпения удалить сухие корки без последствий. Кровеносные капилляры не выдерживают резких механических повреждений и окрашивают корки в розово-красный цвет.
Желтые или зеленые корки в носу возникают вследствие развития бактериальной или вирусной инфекции. После лечения основного заболевания слизистые восстанавливаются и корочки пропадают.
Гнойные корки в носу. Их появление связано с проникновением в носовые ходы инфекции, чаще всего – стрептококка или стафилококка. Если слизистые были травмированы или пересушены, бактериальная атака ускоряется, что приводит к гнойный процессам.
ПУШИСТАЯ УГРОЗА
Не менее 30% взрослого населения Земли подвержены аллергии на кошек. Она не только мешает людям наслаждаться общением с четвероногими, но и является жизнеугрожающим заболеванием.
Над созданием уникального препарата, призванного кардинально изменить жизнь аллергиков, трудилась российско-австрийская команда – ученые Сеченовского и Венского медицинского университетов. Успешно завершенные доклинические испытания показали: вакцина безопасна и эффективна против всех кошачьих аллергенов. Следующий этап – токсикологические и клинические испытания, которые стартуют уже в 2023 году, и последующая регистрация вакцины.
«Я давно следил за этим проектом, его важность сложно переоценить», – говорит «Народный доктор Московской области», врач-педиатр Одинцовской областной больницы и заведующий пульмонологическим отделением Морозовской детской больницы Павел Бережанский.
Он отмечает: высокая аллергенность кошек связана и с их чистоплотностью. Эти животные непрестанно вылизывают себя, их слюна оседает на шерсти, а вместе с ней и главный кошачий белок-аллерген. Он очень липкий, легко «цепляется» к поверхностям стен, ковров и мягкой мебели.
«С помощью генной инженерии ученые создали искусственные белки со сниженной аллергенной активностью. Когда мы вводим их пациенту, то заставляем организм вырабатывать защитные факторы. Разработанная вакцина может быть как лечебной для аллергиков, так и профилактической», – говорит Бережанский.
Как образуются корки в носу
Через носовые ходы в организм вместе с воздухом проникают пыль, вирусы, бактерии или аллергены. Они нарушают естественный процесс дыхания, провоцируют развитие инфекционных, вирусных заболеваний, аллергических реакций.
Природной преградой для них являются слизистые, выстилающие носовые ходы до самых бронхов. Они вырабатывают вязкий секрет, который и задерживает эти частицы, не позволяя им опускаться дальше в дыхательную систему.
В ноздрях и пазухах носа воздух нагревается и увлажняется — действует как кондиционер, поддерживая оптимальной микроклимат. В здоровом состоянии слизистая вырабатывает то количество секрета, которое необходимо для увлажнения носовых ходов.
Если естественный процесс нарушается, слизистая вырабатывает больший объем секрета, который часто стекает по задней стенке в горло, собирается в пазухах и носовых ходах или пересыхает. Так появляются корки в носу. Они препятствуют нормальной выработке секрета и открывают путь для проникновения в организм различных патогенов.
Как можно заразиться вирусом папилломы человека?
Вирус папилломы человека является одной из наиболее распространенных инфекций, передающихся половым путем. Основная причина заражения ВПЧ – незащищенные половые контакты с человеком, который является носителем вируса. Поэтому инфицированию подвергается любой сексуально активный человек.
Первый контакт с вирусом происходит в начале полового акта. Для заражения вирусом папилломы человека не имеет значение каким образом был совершен половой акт, риск заражения при традиционном, оральном или анальном контакте одинаков. Были зафиксированы отдельные случаи заражения при общем использовании предметов личной гигиены. Кроме того, отмечаются случаи передачи вируса от матери к ребенку во время родов.
К группе риска инфицирования вирусом папилломы человека и развития осложнений заболевания относятся лица, у которых выявлено действие так называемых кофакторов, т. е. факторов риска. К ним относятся:
- иммунодефициты, включая ВИЧ инфекцию;
- раннее начало половой жизни;
- большое количество половых партнеров;
- многочисленные роды;
- наличие других инфекций. передающихся половым путем;
- курение;
- применение гормональной контрацепции.
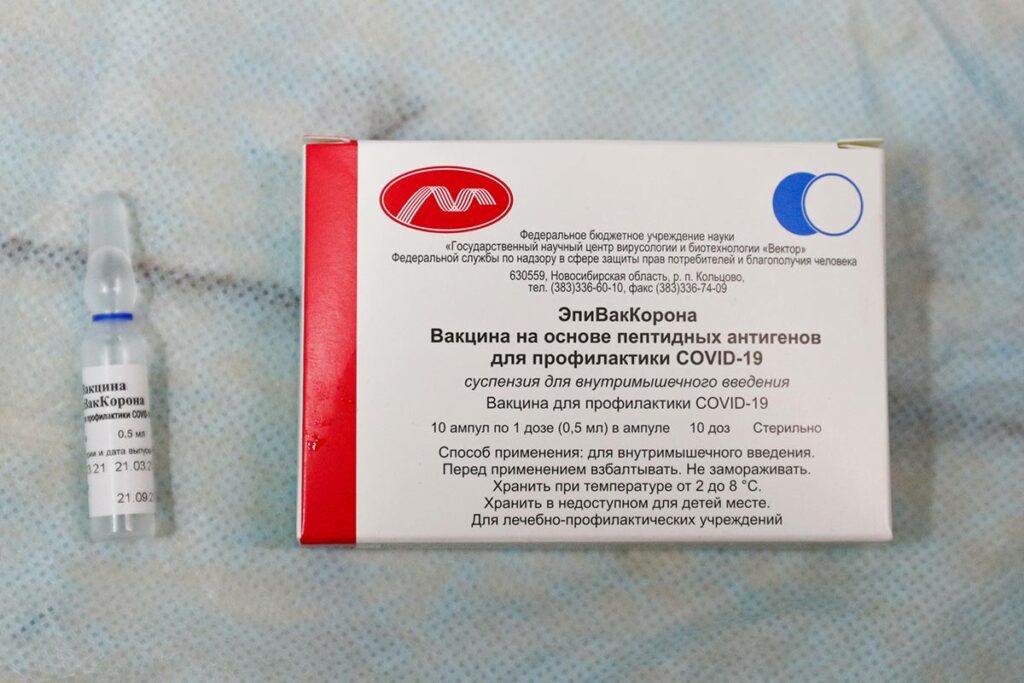
Вакцина “ЭпиВакКорона”
Главное отличие от “СпутникV” состоит в том, что “ЭпиВакКорона” создана на основе синтетических пептидов (искусственно созданных фрагментов вирусных белков), в ней нет ни живого вируса, ни элементов вирусного генома. Синтетическое происхождение даёт вакцине ее главное преимущество — низкую реактогенность. Побочные эффекты прививки ограничиваются возможной болезненностью в месте инъекции (примерно у 10% вакцинированных) и кратковременным повышением температуры не выше 38,5 (1%). Причем, в процессе 1 и 2 фаз клинических испытаний, подъема температуры у добровольцев зафиксировано не было. Также, в данном случае, можно быть уверенным в том, что вакцина не будет опасна ни в ближайшем, ни в отдаленном будущем.
Но, низкая реактогенность ведет за собой и более низкую (по сравнению со “СпутникV”) иммуногенность вакцины. Для повышения результативности проводится двукратная вакцинация с интервалом в две-три недели. Иммунитет формируется примерно через месяц после вакцинации. По предварительным оценкам, полученного иммунитета должно было хватить на 6-9 месяцев, после чего нужна ревакцинация. 17 июня 2021г директор компании-разработчика заявил, что через 9 месяцев после вакцинации, у половины контрольной группы не обнаружены антитела. Итоговых данных по эффективности вакцины еще не опубликовано, указывается, что «во время исследований у 100% испытуемых выработался иммунный ответ на вакцину». Это означает, что антитела выработались у всех добровольцев, но непонятно, хватит ли уровня этих антител для защиты от реального заболевания. Также, внушают опасение публикации о том, что вырабатываемые после вакцинации антитела не являются нейтрализующими. Это означает, что антитела есть, но от заражения вирусом они не защищают.
Одним из преимуществ вакцины “ЭпиВакКорона”, по мнению разработчиков, является ее эффективность против разнородных штаммов Ковид19, что особенно актуально в свете новостей о выявленных мутациях в Великобритании, Индии и других странах. Однако, на данную тему есть и противоположное мнение. Ряд специалистов утверждает, что использование в вакцине очень коротких фрагментов вирусных белков делает ее более уязвимой при мутации вируса.
Очевидно, что до публикации официальных данных по результатам клинических исследований данной вакцины, смело можно говорить только о ее очень высокой безопасности. Эффективность вакцины пока непонятна.
Перечень противопоказаний у вакцины точно такой же, как у “СпутникV”.
Дополнение: с января 2022 года вакцина исчезла из центров вакцинации без объяснения причин.
Схема вакцинации против менингита и особенности применения
В Российской Федерации эта вакцина появилась совсем недавно, ее использование одобрено с 2014 года. Возраст начала вакцинации — дети с 9 месяцев. Это связано с хорошей переносимостью вакцины, минимумом побочных эффектов и отсутствием осложнений. Прививку можно делать в любом возрасте.
Рекомендованная в России схема вакцинации выглядит так: для детей в возрасте от 9 месяцев до 23 месяцев предусмотрены две инъекции с интервалом в 3 месяца. Детям от 24 месяцев и старше, а также, взрослым вакцину вводят однократно. Перед вакцинацией обязателен осмотр врачом-педиатром или терапевтом для выявления противопоказаний.
Достаточный иммунный ответ вырабатывается на 10 день после инъекции. Ревакцинация не требуется. Вакцину вводят внутримышечно, детям младшего возраста в бедро, старшим детям и взрослым — в плечо.
Наши врачи

Усачева Людмила Сергеевна
Врач-терапевт, физиотерапевт
Стаж 39 лет
Записаться на прием

Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 30 лет
Записаться на прием