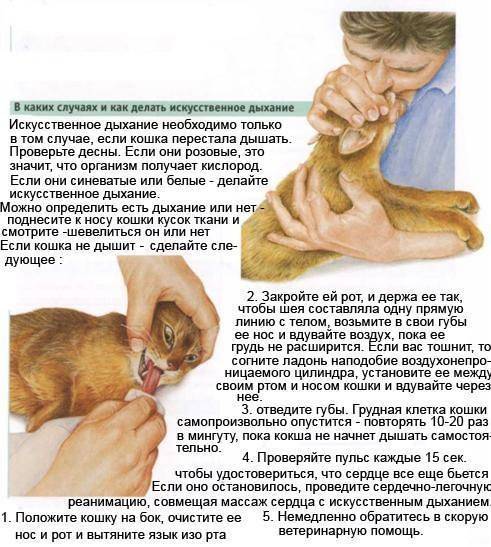
Да не буду я принимать эти гормоны!
В некоторых ситуациях ОРВИ во время беременности может сопровождаться (во многом благодаря сопутствующему РБ или АР или и их комбинации) затяжным насморком, заложенностью носа и тяжестью в лице — классическими симптомами риносинусита. Данное заболевание при отсутствии адекватного лечения может приводить к серьезным осложнениям, поэтому крайне важна правильная диагностика данного заболевания. Антибиотики пенициллинового ряда относятся к категории В согласно FDA и могут быть применены при лечении (ОРС). При аллергии на пеницилины также могут быть использованы некоторые цефалоспорины или линкозамиды (Клиндамицин). Все они относятся к категорям А и В. ИГКС входят в стандарты лечения острых риносинуситов (подробнее в след. публикациях) и могут обеспечить выздоровление в комбинации с солевыми растворами без антибиотиков.
P. S. Принятие решения о лечении индивидуально для каждого случая и должно быть коллективным между врачом и пациентом. Надеюсь, данный обзор позволил прояснить некоторые аспекты в особенностях РБ и дать понять, что РБ не приговор и можно его адекватно контролировать.
Физраствор – универсальное лекарство
Хлорид натрия является не просто поваренной солью, расщепленной в дистилированной жидкости, это еще и лекарство, которое называют просто физраствор.
Возможные осложнения
Родителям необходимо понимать, что затяжной насморк может перейти в хроническую форму, поэтому данную ситуацию оставлять без внимания ЛОР-врача ни в коем случае нельзя. Кроме того, столь длительное течение ринита может привести к осложнениям или уже является предвестником таких заболеваний, как:
- синусит (гайморит) – воспаление придаточных пазух носа;
- фронтит – воспаление достигает лобных пазух и возникает у детей от 5 лет и старше;
- отит – воспалительные заболевания наружного или среднего уха;
- бронхит, трахеит или пневмония – воспаление нижних дыхательных путей.
Скопление гноя в носовых или лобных пазухах представляет собой серьезную опасность, ввиду сложности обеспечения дренажа, и в особо тяжелых случаях может стать основанием для хирургического вмешательства. Не стоит забывать и про общую слабость и интоксикацию организма ребенка. Данное состояние обусловлено не только воздействием вируса, но и нехваткой кислорода ввиду нарушения носового дыхания.
Почему дети так часто болеют? Особенности детского иммунитета
Иммунная система детей развивается на протяжении всего периода детства.
Иммунитет у детей грудного возраста является несовершенным и обладает специальным механизмом, который защищает организм от слишком бурных иммунных реакций на инфекции.
В первые недели жизни малыша защищают антитела, которые он получил от мамы и дальше продолжает их получать с грудным молоком. Но такой защиты иногда недостаточно.
Более того, в процессе развития иммунитета возникают периоды максимального риска развития инфекционных заболеваний, они называются критическими периодами:
1. Первый критический период
Это период уязвимости новорожденных, который приходится на первые 28 дней жизни. В этот отрезок времени организм ребенка защищен только благодаря антителам, полученным от мамы через плаценту и с грудным молоком. Риск заболеть бактериальными и вирусными инфекциями в этот период очень высок. Недоношенные новорожденные составляют особую группу риска.
2. Второй критический период
Продолжается с 4 по 6 месяц жизни и сопровождается снижением количества материнских антител. В этот период уже идет выработка собственных антител, но механизмы еще развиты слабо и антител пока недостаточно для защиты малыша. Поэтому восприимчивость организма к воздушно-капельным и кишечным инфекциям в данный период тоже высока.
Таким образом, у детей до года ослаблены все основные механизмы защиты организма от бактерий и вирусов.
3. Третий критический период
Приходится на 2 год жизни. Именно с этого возраста ребенок начинает все больше контактировать с внешним миром и, как следствие, с различными инфекциями. Чувствительность ребенка к респираторным и кишечным инфекциям все еще высока. Механизмы иммунной защиты малыша еще развиты не полностью.
4. Четвертый критический период
Наступает к 6-7 годам. Дети данного возраста тоже склоны к инфекционным заболеваниям, так как меняются некоторые показатели иммунной системы.
5. Пятый критический период
Подростковый возраст с 12-15 лет, причем у мальчиков и у девочек возраст может чуть различаться. Это связано с повышением секреции половых гормонов, что немного ослабляет иммунитет. Для детей этого возраста характерна высокая чувствительность к вирусным инфекциям.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Родителей всегда интересует, сколько дней длится заболевание. Вообще, не всегда болезнь начинается с высокой температуры. Часто сразу возникает рвота и небольшая боль в животе (первые 12 часов), а температура тела может даже снижаться. Рвота может быть до 30 раз. Сначала выходит пища, потом «вода», потом желчь. Под конец идет «пустая» рвота. Потом рвота проходит, ребенок вялый, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. За 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие – ребенок выздоравливает. Все это время ребенок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Предупредить легче, чем лечить
Когда мы говорим о частых проявлениях простудных заболеваний, которые по обыкновению сопровождаются насморком, родителям стоит обратить самое пристальное внимание на повышение иммунного статуса ребенка. Речь идет о соблюдении достаточно простых мер профилактики:
- в сезон простуд избегать посещения людных мест;
- приучать ребенка часто мыть руки;
- одевать ребенка по погоде, чтобы не допустить его переохлаждения;
- обеспечить ребенку полноценное правильное питание;
- ежедневно гулять на свежем воздухе;
- поддерживать оптимальный микроклимат в помещении;
- минимизировать воздействие вредных веществ, пыли, аллергенов.
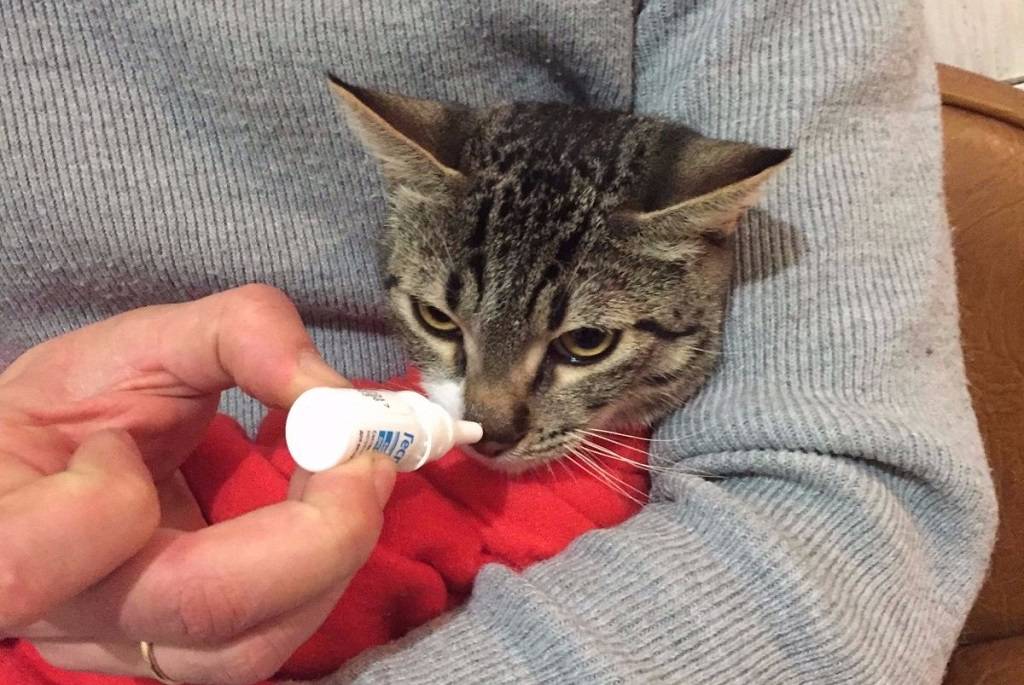
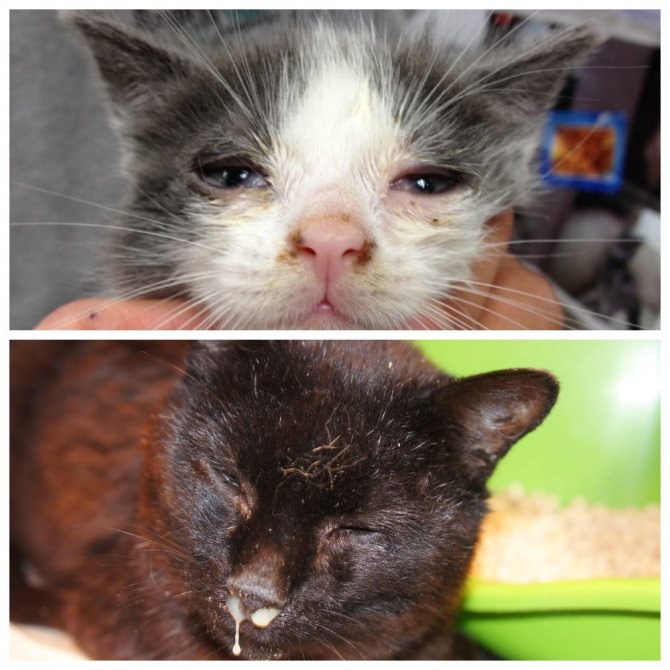
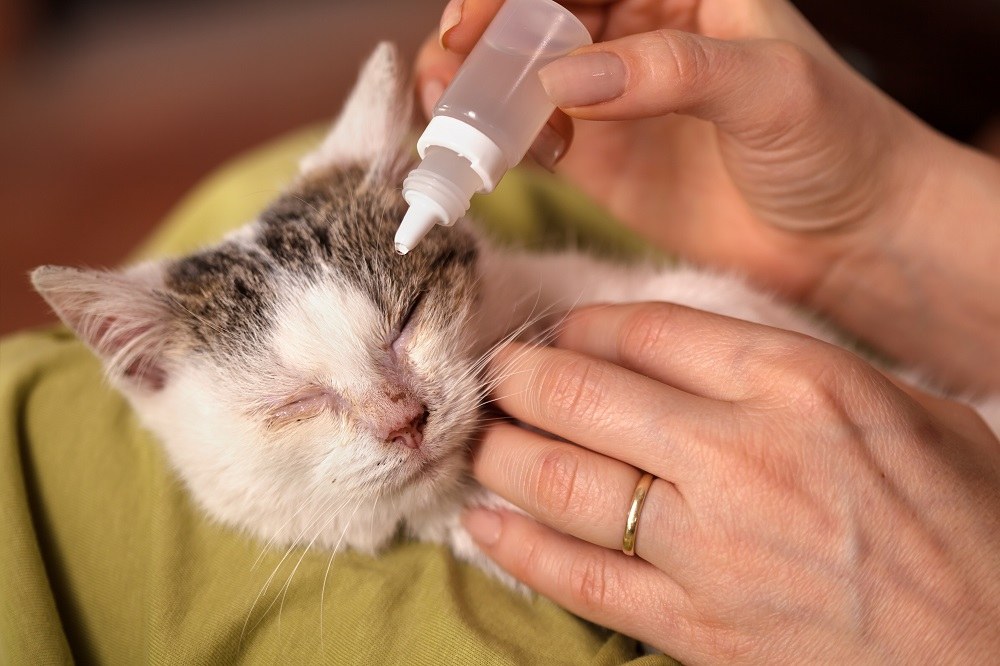
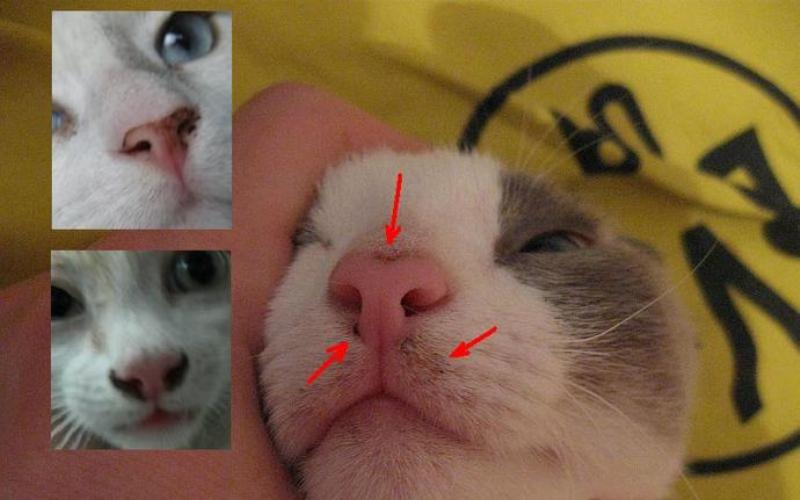
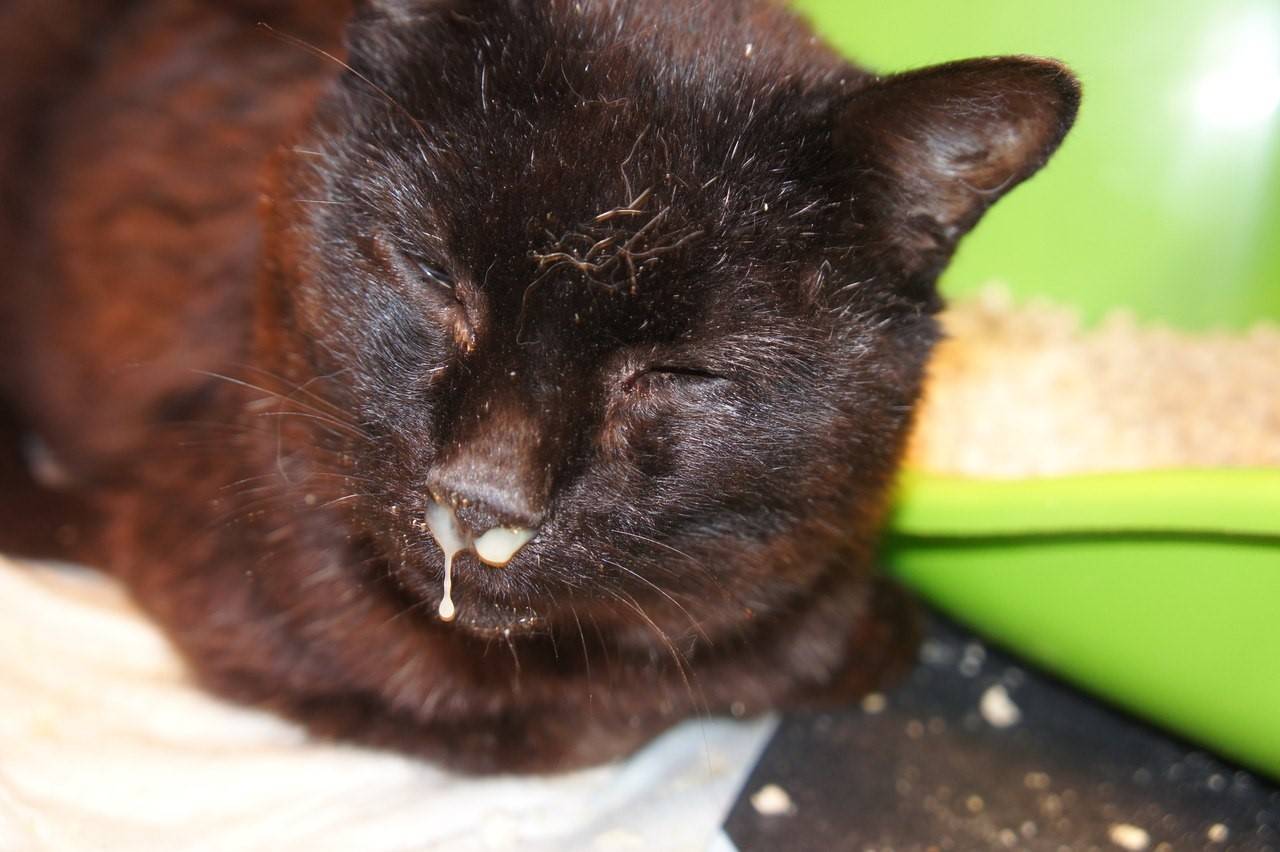
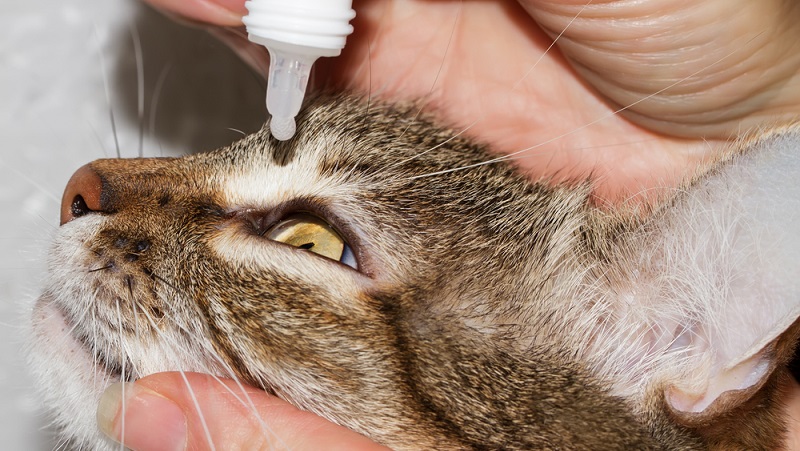
Почему возникает насморк у кошек
Насморк у кошек может возникать при простуде. Если питомца продуло или он долго находился в прохладном помещении, то, вероятнее всего, что причина ринита именно в этом. Дополнительно симптом возникает при воздействии какого-либо аллергена: пищевого, химического, паразитарного.
Ещё одной причиной появления насморка считаются вирусные и бактериальные инфекции, которые могут внедриться в слизистую оболочку носа питомца при ослабленном иммунитете. В норме организм кошки сопротивляется патогенам, но если происходит какой-то сбой, то возникает характерное заболевание.

Насморк у кошки может быть следствием простуды
Реже ринит появляется под воздействием грибковой флоры, которая поражает не только кожу, но и слизистые оболочки. Провоцирующим фактором возникновения симптома может служить новообразование, которое формируется в полости носа. Дополнительные причины:
- сахарный диабет;
- врождённые аномалии развития носоглотки;
- воспалительный процесс, протекающий в среднем ухе;
- травмирование слизистой оболочки.
Перечень «типовых» причин заболевания
Рассмотрим другие частые причины заболевания:
- Микозы, вызывающие грибковый ринит. К счастью, у кошек есть только один действительно распространенный возбудитель — Crytpococcus neoformans. Есть также сведения о заражении Crytpococcus gatii, но случается это, как правило, в тропических и субтропических зонах. Впрочем, грибковое воспаление носовой полости вполне способны вызывать грибы из рода Aspergillus, но это также бывает редко.
- Образование полипов, то есть варианта доброкачественных опухолей, непосредственно в носовой полости. Эти новообразования сами по себе практически не опасны, но они могут провоцировать задержку секретов, старого эпителия и т.д., что способствует росту патогенной и условно патогенной микрофлоры. Кроме того, крупный полип может попросту закупорить просвет ноздрей, что закончится плохо.
- Неоплазия (рак). У молодых животных онкологию обнаруживают сравнительно редко, зато она часта у старых котов. Наиболее распространены два типа опухолей: лимфомы и аденокарциномы. Во втором случаев вероятность выживания питомца становится заметно ниже.
- Инородные тела. Коты, имеющие доступ на улицу, нередко «засоряют» нос стерней травы, семенами и тому подобным мусором. В отечественной и зарубежной литературе описаны даже случаи, когда попавшие в нос семена прорастали, что приводило к тяжелейшим последствиям. Но даже без «плодородного поля» фрагменты растений довольно опасны – на них бывает немало патогенной и условно патогенной микрофлоры, которая быстро начинает развиваться, попав в подходящие условия.
- Аллергический ринит. Для кошек эта патология сравнительно не типична, но все же и у них иногда наблюдается явление, подобное «сенной лихорадке» человека.
- Тяжелые заболевания периодонта. Так как в полости рта имеется огромное количество кровеносных сосудов, то абсцесс или пульпит чреват проникновением микрофлоры в прилежащие области. Если у вашего кота, до недавнего времени страдавшего от болящего зуба, вдруг «вылез» гнойный ринит, то это хороший повод незамедлительно показать своего любимца ветеринару.
- Нужно помнить также о породной предрасположенности. Так, многострадальные персидские и бирманские (отчасти) кошки, имеющие целый «букет» генетических патологий, болеют всеми видами ринита заметно чаще обычных котов. Причина проста – особенности анатомического строения их «плоского» носа. В нем, в частности, толком не успевает прогреваться воздух в холодное время года, отчего быстро мобилизуется патогенная и условно патогенная микрофлора.
Важные примечания
Но и это еще не все возможные причины! Крайне важно учитывать негативное действие факторов внешней среды. Так, мы уже косвенно упомянули переохлаждение в холодное время года
В таких условиях минимизируется действие защитных систем организма, вследствие чего происходит активизация микрофлоры. Точно так же происходит развитие насморка и простую у человека.

Кстати, реально ли заразиться ринитом от кошки? К счастью, нет. Вряд ли вы станете засовывать себе в нос инородные тела, извлеченные из носовых ходов своего питомца. Даже инфекционный ринит, о вирусных возбудителях которого говорилось в самом начале статьи, человеку никогда не сможет передаться. Уж слишком разная у нас с кошками биохимия, а потому кошачьи вирусы быстро будут уничтожены защитными механизмами иммунной системы. Что, впрочем, никак не отменяет необходимости держать больного кота подальше от маленьких детей и стариков. Учитывая слабость их иммунной системы, лучше особо не рисковать.
Наконец, коты, как животные домашние и довольно любопытные, во время своих «изысканий» могут контактировать с компонентами бытовой химии. Раздражающие и едкие вещества, входящие в состав последних, нередко провоцируют развитие воспалительных процессов в полости носа. И это, к слову, далеко не самый худший исход, так как отравления кошек бытовыми химическими средствами встречаются куда чаще.
Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
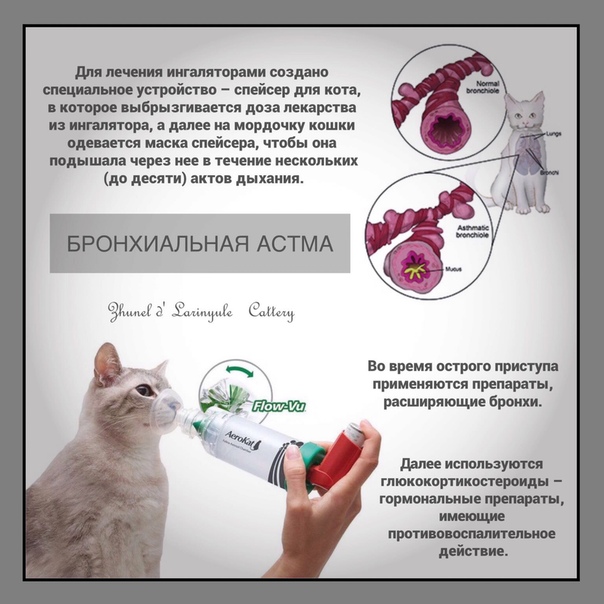
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
Вирусные или респираторные заболевания у кошек
Густые и слизистые выделения – это признак респираторной инфекции
Важно понимать, что таких инфекций очень много и диагноз должен ставить ветеринарный врач
Вирусные заболевания кошек, при которых развивается ринит:
- Актиномикоз.
- Вирусный перитонит.
- Гемобартонеллез.
- Иммунодефицит вирусного типа.
- Калицивироз.
- Лямблиоз.
- Микоплазмоз.
- Панлейкопения (чумка).
- Парвовирус.
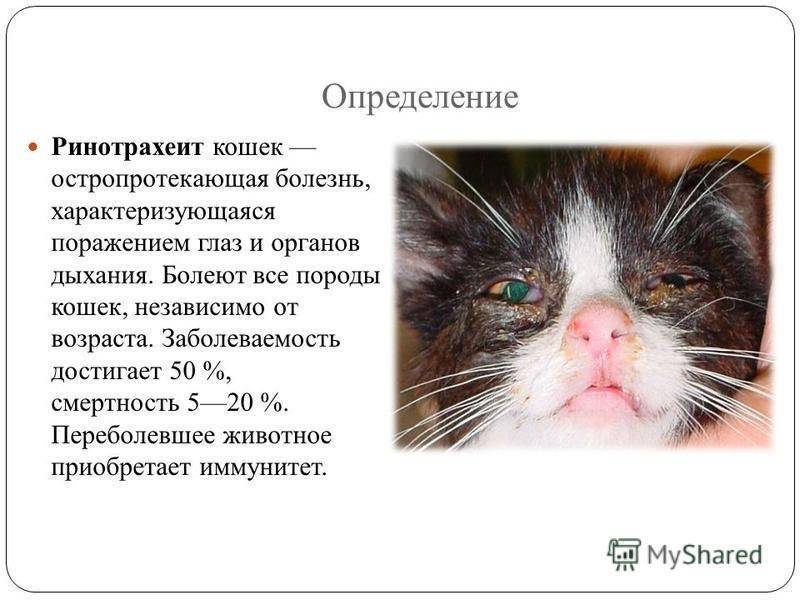
- Ринотрахеит или герпесвирусная инфекция.
- Хламидиоз.
Бактериальная инфекция может вызывать хронические выделения из носа. Если выделения густые, желтые и имеют неприятный запах – бактериальное поражение, это самый вероятный диагноз.
Лечение гриппа у детей
Респираторные инфекции могут приводить к резкому ухудшению состояния. Поэтому детские врачи нередко выдают направление в стационар для дообследования и круглосуточного наблюдения за малышом. Скептически настроенные родители не всегда соглашаются на госпитализацию, так как опасаются «подцепить еще парочку инфекций», и могут безуспешно лечить гриппозную пневмонию народными средствами.
«Ложиться» в больницу или лечиться дома?
Помощь при заболевании оказывается в амбулаторных или стационарных условиях. В первом случае ребенка посещает и осматривает участковый педиатр, назначения выполняют родители. Амбулаторная помощь рекомендована при легком и среднетяжелом течении болезни.
Если состояние ребенка ухудшается или лечение в домашних условиях невозможно, требуется госпитализация в стационар. Критерии направления в больницу таковы:
- выраженная интоксикация (судороги, возбуждение, нарушение сознания на фоне лихорадки);
- геморрагический синдром (склонность к кровотечениям) с ДВС-синдромом, поражением почек;
- нарушения кровообращения – нестабильное давление, коллаптоидные состояния, кома, цианоз и мраморность кожи на фоне высокой температуры;
- тяжелые нарушения дыхания с общей бледностью, кашель с мокротой, подозрение на развитие пневмонии, плеврита, со снижением артериального давления.
Кроме того, лечение гриппа у детей до 1 года даже при среднетяжелом течении требует госпитализации. Для таких маленьких пациентов показания к направлению в стационар гораздо шире. Не стоит отказываться от госпитализации, если врач подозревает развитие осложнений или видит, что амбулаторное лечение не дает результата.
Послеоперационный период
Восстановление обычно занимает 3–4 недели, первая из которых проходит в стационаре. Это необходимо чтобы вовремя отреагировать на самое частое осложнение тонзиллэктомии – глоточного кровотечения. Для его предупреждения назначают кровоостанавливающие препараты.
Из операционной пациента переводят в палату под наблюдение лечащего врача. В первые сутки запрещено глотать, сплевывать или отхаркивать слюну. Дышать можно только через рот. При выраженном болевом синдроме пациенту назначают обезболивающие препараты.
Все дни послеоперационного периода рекомендована диета
- в первые сутки взрослым следует воздерживаться от приема пищи, а маленьким детям нельзя есть или пить в ближайшие 6 часов;
- в первую неделю после операции рекомендуется есть жидкую однородную пищу;
- на протяжении восстановительного периода пища должна быть мягкой, не рекомендуется есть слишком горячее, холодное, кислое, острое. Это может раздражать слизистую горла и ротовой полости.
- В послеоперационном периоде при необходимости назначают курс антибиотиков.
Постельный режим нужно соблюдать в течение 2 дней. В большинстве случаев пациента выписывают из стационара в течение недели на амбулаторное наблюдение и лечение.
Что нельзя делать при ОРВИ и гриппе у ребенка?
- 1. Следует избегать длительного регулярного приема (2–4 раза в день) жаропонижающих средств из-за опасности побочных эффектов и возможного затруднения диагностики бактериального осложнения (отит, пневмония и др.). Давать повторную дозу следует лишь при новом подъеме температуры и в соответствии с дозировкой, которая корректируется по весу ребенка. Если температура не снижается в течение нескольких часов, необходимо вызвать скорую помощь.
- 2. Ребенка с повышенной температурой нельзя укутывать. Если тепло одеть ребенка, то можно нарушить процесс образования тепла и теплоотдачи, который помогает поддерживать нужную температуру тела. Укутывание может привести к перегреву и потере сознания.
- 3. Нельзя закрывать окна в помещении. Больной ребенок нуждается в свежем воздухе. Также частое проветривание облегчает дыхание.
- 4. Нельзя принимать антибиотики без консультации с врачом. Антибиотики не действуют на вирусы и не предупреждают бактериальные осложнения.
- 5. Не стоит самостоятельно применять препараты для лечения кашля. Разные препараты направлены на лечение определенных проблем кашля. Не всем показаны противокашлевые препараты или муколитики. Более того, чаще всего такие препараты не нужны в лечении. Все индивидуально и прием таких лекарств должен быть согласован с педиатром.
- 6. Нельзя отказываться на несколько недель от прогулок. Кратковременные прогулки пойдут ребенку на пользу. Детям нужен свежий воздух и движение. Конечно же, прогулки оправданы только после снижения лихорадки и при нормализации состояния, если ребенок активен.
- 7. Не совсем оправдан во время ОРВИ отказ от водных процедур на несколько дней или недель. Напротив, ребенку купаться можно. Исключениями являются, конечно же, высокая температура и отит.
- 8. В отношении ребенка должны быть исключены любые методы самолечения.
Все лечебные мероприятия проводятся только по назначению и под контролем врача.
Кто такие FDA в США и почему их все слушают?
Все очень просто (жаль, что у нас не все так просто). Копирую объяснение из Википедии: « Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области. »
Согласно классификации FDA по влиянию лекарств на плод, будесонид (тафен назаль) относится к категории В, которая означает, что есть доказательства безопасности применения данного лекарства во время беременности. При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
Так же, согласно современным рекомендациям Американской Академии Аллергологии и иммунологии (AAAAI) ИГКС считаются безопасными и эффективными средствами в лечении ринита и риносинусита во время беременности. Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Источники
1. Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа,2016.
2. Карпищенко С.А., Свистушкин С.М. Хронический тонзиллит и ангина. Иммунологические и клинические аспекты. СПб.: Диалог,2017.
3. Лукань Н.В., Самбулов В.И., Филатова Е.В. Консервативное лечение различных форм хронического тонзиллита. Альманах клинической медицины, 2010, 23: 37-41.
4. Белов, Б.С., Щербакова М.Ю. А-стрептококовый тонзиллит: современные аспекты. Педиатрия. 2009, 88(5): 127-135.
5. Туровский А.Б, Колбанова И.Г. Хронический тонзиллит — современные представления. Доктор.РУ, 2009, 49(5): 16-21.
Как часто болеют дети?
Дети до 5 лет в среднем переносят до 8 эпизодов ОРВИ в год. В детских садах особенно высока заболеваемость на первом и втором году посещения – на 10-15% выше, чем в другое время.
Количество обращений к педиатрам с ОРВИ увеличивается с сентября по апрель, а на период с февраля по март приходится пик заболеваемости. В летние месяцы заболеваемость снижается примерно в 3-5 раз.
Дети особенно уязвимы к гриппу. Причиной тому является недостаточно сформированный иммунитет. Распространение вируса в детских коллективах (в школах, в детских садах, в интернатах) происходит очень стремительно.
Как протекает заболевание?
Группу риска составляют молодые особи в возрасте до 2-х лет и животные старше 11 лет. Особенно опасно это заболевание для новорожденных котят, которые могут заразиться от матери. В большинстве случаев проникновение в организм котенка любого из штаммов коронавируса приводит к смерти животного. Также развитию болезни подвержены коты, содержащиеся в антисанитарных условиях и имеющие наследственную предрасположенность к заболеванию.
https://youtube.com/watch?v=lSZ27sBu7tQ
Источники заражения и инкубационный период
Заражение коронавирусом обычно происходит через фекалии, реже возбудитель проникает в организм со слюной. Вирус FIPV не передается посредством кала, т. к. этот штамм размножается в клетках крови. Таким образом, посредством фекалий можно заразиться лишь кишечной формой коронавируса (энтеритом). Стоит заметить, что даже домашний кот способен «подхватить» эту болезнь, т. к. следы зараженных фекалий могут быть принесены в дом с обувью, велосипедом, детской коляской.
Инкубационный период, во время которого чаще всего отсутствуют симптомы, длится до 3-х недель. У животного с ослабленным иммунитетом или слишком молодого либо пожилого возраста проявления болезни могут наблюдаться уже через несколько суток. Карантин при подозрении на данный тип коронавирусной болезни длится 3 месяца, после чего животное вновь тестируют на концентрацию коронавируса.
Первые симптомы инфекции
Симптомы многочисленны, но у конкретного животного заболевание может иметь как 1–2, так и гораздо большее количество внешних признаков
При возникновении любых симптомов важно вовремя обратиться к ветеринару, т. к
лечение болезни на ранних стадиях более эффективно. Первыми признаками проникновения в организм кошки коронавируса являются:
- понос (иногда с примесью слизи или крови) длительностью более 2–4 суток;
- снижение аппетита;
- вялость, быстрая утомляемость;
- рвота;
- нарушение координации движений;
- избегание освещенных мест, стремление находиться в темноте;
- покраснение глаз;
- воспаление десен (или, наоборот, их побледнение);
- вздутие живота.
Кроме того, коронавирус у кошек сопровождается скачками температуры – лихорадка сменяется ознобом. Биохимия крови показывает нормальный результат, а ОАК выявляет повышение СОЭ, лимфоцитов и низкое соотношение а:g. Снижение клеточного иммунитета может вызывать также развитие грибковых и бактериальных заболеваний. На фоне болезни животное ведет себя не так, как обычно: может проявлять агрессию или не проявлять никакого интереса к окружающему миру.
Болезнь иногда вызывает офтальмологические заболевания, которые развиваются по мере ухудшения состояния кошки. Вначале недуг проявляется в виде воспаления и слезотечения, после чего может появиться боль, изъязвление роговицы глаза. Иногда наблюдается прорастание сосудов в глазном яблоке.
Варианты течения болезни и ее длительность
В зависимости от того, какой штамм коронавируса проник в организм, течение болезни может отличаться. При заражении кишечным вирусом, вызывающим энтерит, заболевание проявляется диареей, повышенной температурой тела, слезотечением, насморком, иногда рвотой. Живот вздут, при его пальпации кошка чувствует дискомфорт, боль. Возможен неприятный запах изо рта, белый налет на языке. Коронаровирусный энтерит сочетает в себе признаки отравления и простудного заболевания.
Инфекционный перитонит начинается с ухудшения самочувствия кота, снижения аппетита, иногда – рвоты. Постепенно животное теряет вес, слизистые оболочки становятся бледнее. Влажная форма перитонита сопровождается развитием асцита (скопление жидкости в брюшной полости), поражением кровеносных сосудов, нарушением печени и почек. Мышцы теряют эластичность, возникают судороги, поражается ЦНС.
Коронавирусный перитонит может иметь и так называемую сухую форму, при которой во внутренних органах появляются гранулемные образования. Тяжесть такого заболевания зависит от того, на каких органах сформировались «узелки» и насколько сильно они поразили ткани. Сухая форма перитонита проявляется значительным снижением веса, а на более поздних стадиях – нарушением функций внутренних органов, иногда нервной системы и глаз. В организме могут присутствовать сразу две формы заболевания, или одна может перейти в другую.
Влажный перитонит длится около 6 месяцев, после чего перетекает в сухую форму или заканчивается гибелью животного. Сухой перитонит носит хронический характер, длится гораздо дольше и медленно разрушает организм. Коронавирусную инфекцию необходимо своевременно диагностировать и лечить.