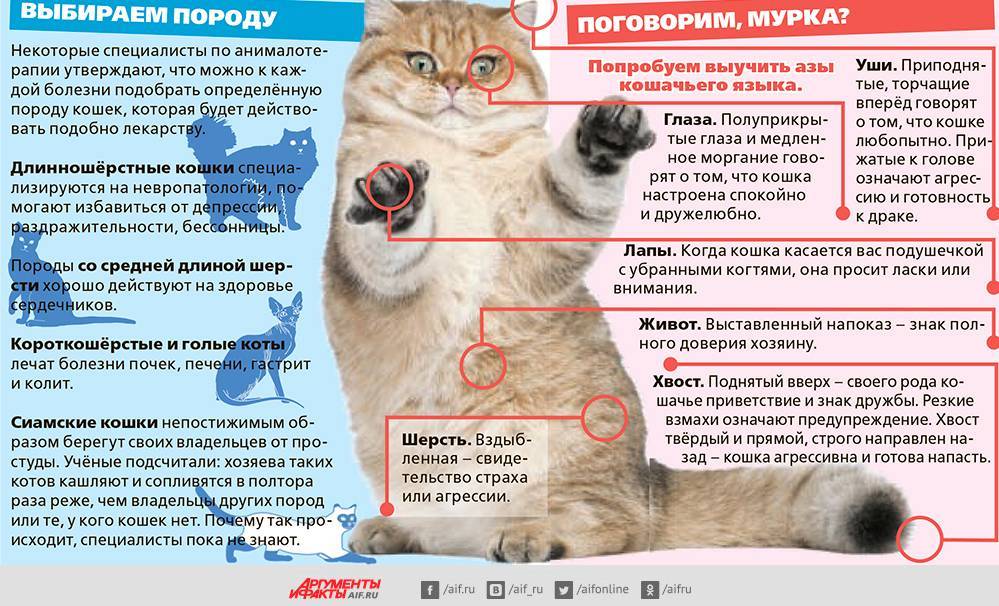
Грипп бывает разный
При легкой форме гриппа температура тела не превышает 38С и нормализуется через 2-3 дня. Симптомы общей интоксикации и катаральный синдром выражены слабо, что практически не отличается от ОРЗ другой этиологии.
Среднетяжелая форма гриппа характеризуется повышением температуры тела до 39С, выраженными явления интоксикации и поражением дыхательной системы. Лихорадка продолжается до 4-5 суток. Эту форму гриппа регистрируют наиболее часто.
Тяжелые формы заболевания наблюдаются в основном в эпидемические по гриппу периоды, обусловленные новым или измененным вариантом вируса гриппа типа А.
Признаки простуды
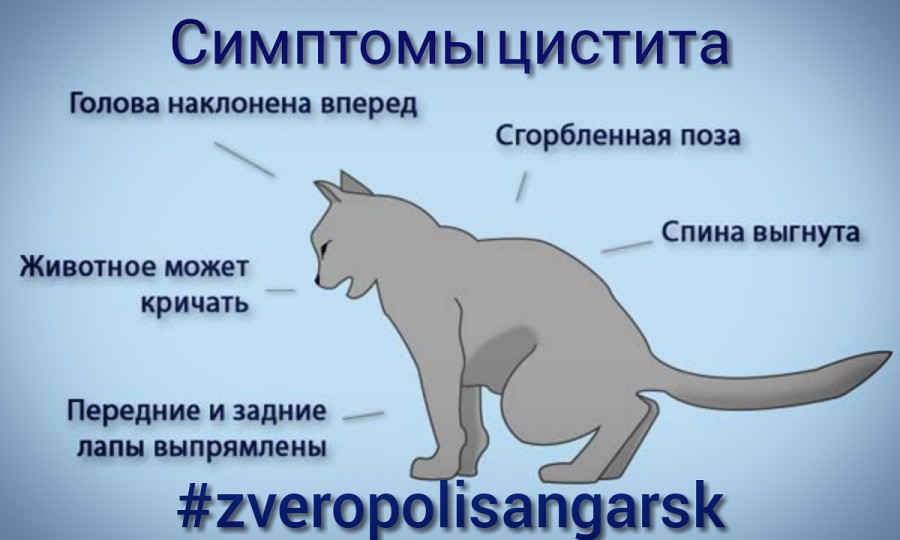
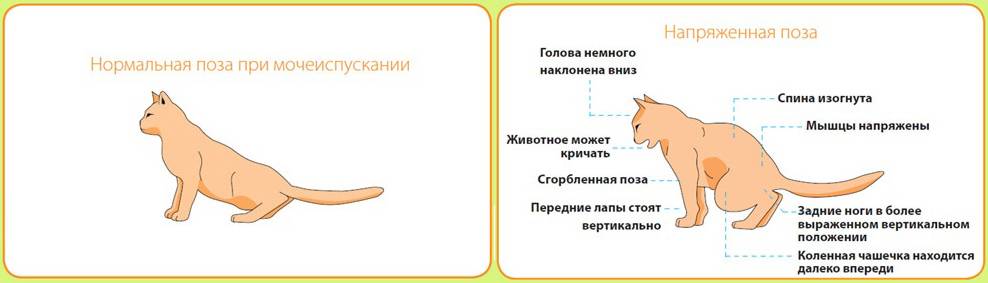
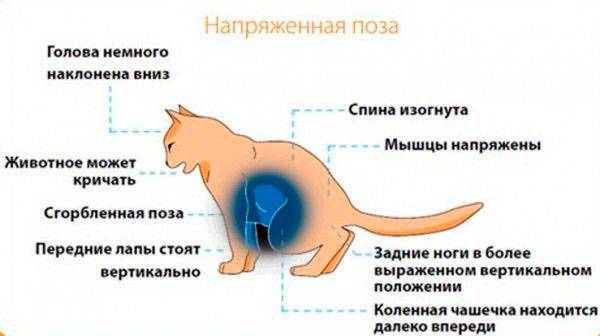
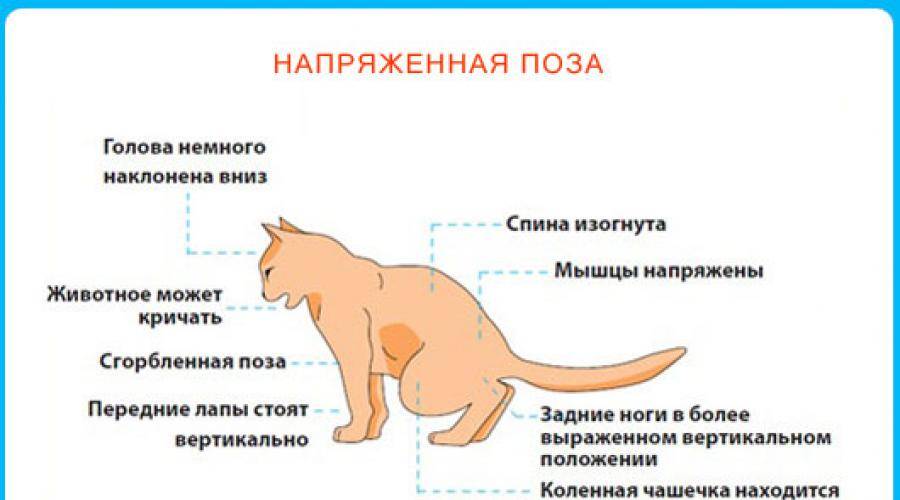
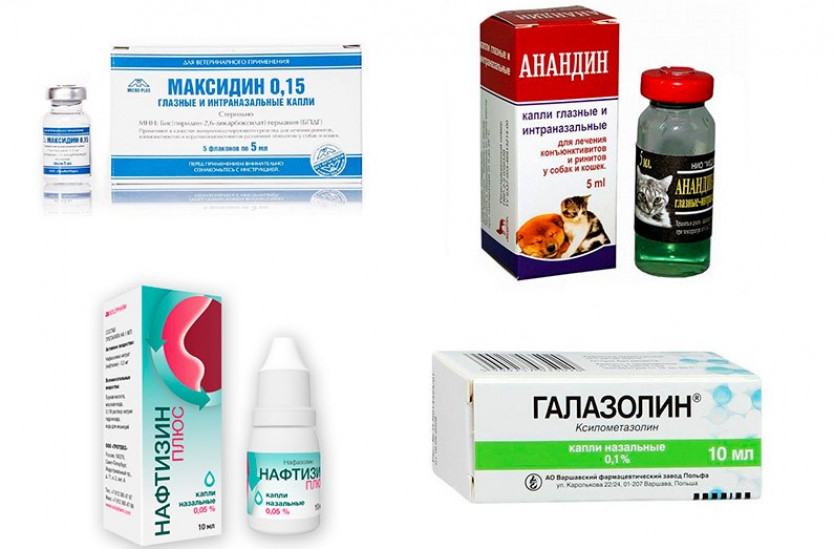
Лечение простуды у кошек следует с того, чтобы убедиться в правильности диагноза. Это необходимо, поскольку ее симптомы могут напоминать другие болезни.
Первый индикатор – это нос животного. Здоровая кошка имеет прохладный и влажный, покрытый тонким слоем слизи нос, который, словно фильтр, улавливает из воздуха пыль и микробы. Когда началась простуда, носик сохнет, что затрудняет распознавание запахов, а микробам, наоборот, облегчает возможность проникновения на слизистые оболочки. Подсыхание носа свидетельствует и о начинающемся обезвоживании (это сигнал срочно начинать лечение!). При насморке в носу кошки начинает активно вырабатываться слизь, отчего происходит отек слизистой, и это затрудняет дыхание.
Другие симптомы:
- кошка ест без аппетита или вообще отказывается от еды, пьет только воду;
- животное апатичное — не играет, предпочитает лежать и спать;
- постоянно чихает и кашляет, дыхание жесткое с хрипами;
- слезятся глаза;
- высокая температура тела и быстрая утомляемость.
Заметив эти симптомы у своего любимца, следует браться за дело, чтобы побыстрей вылечить кошку от простуды.
Этиология вульвита
Вульва представляет из себя тонкую и чувствительную эпителиальную оболочку на больших половых губах. Клитор окружен складками ткани и они идут вплоть до девственной плевы. Непосредственно на оболочке размещается здоровая микрофлора, там же происходит формирование кислой среды. Именно она отвечает за местный иммунитет. Если инфекционный агент и попадет на слизистую, то он погибнет благодаря кислоте или его умертвят лактобактерии.
Когда возраст девочки еще юный, то эпителиальная среда влагалища ближе к щелочной. У девочек нет лактобактерий, поэтому отсутствует гормональная защита от инфекций. Эстрогены практически не вырабатываются. Поэтому половые органы детей наиболее уязвимы перед болезнетворными микробами. Если попадает на половые губы инфекция, то ей не препятствуют естественные барьеры и она спокойно продвигается дальше.
В момент менопаузы также возрастает опасность подхватить инфекцию. Все дело в том, что при наступлении климакса снижается секреция половых органов, эстрогена в организме вырабатывается меньше, слизистые сохнут и погибает полезная микрофлора. Когда попадает инфекция на половые органы, быстро развивается острый вульвит и он может перетечь в хроническую форму.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения – это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Дети хуже переносят бронхит!
Мокрота при этом заболевании скапливается довольно глубоко. Избавиться от нее организм может только за счет деятельности дыхательной мускулатуры, которая у дошкольников развита плохо. Даже сильный кашель у малышей может быть неэффективным, вне зависимости от его длительности. В связи с этим дети страдают больше и дольше, чем взрослые.
Причины заболевания:
- стрептококк, пневмококк и другие бактерии (мокрота бывает гнойной);
- грипп, а также другие вирусы (мокрота имеет желтоватый оттенок либо прозрачна);
- грибковые инфекции;
- контакт с токсинами и/или аллергенами.
Первые две причины – наиболее частые для детей, а среди них самый опасный фактор развития бронхита – грипп.
Родителям следует знать, что ребенок может заболеть бронхитом, даже если:
- раньше у него не было этого заболевания;
- вы не допускаете переохлаждения ребенка.
Некоторые считают, что носовое воспаление тоже способно «пойти вниз». Однако воспалительные процессы в носу либо гортани протекают локально и не перемещаются.
Из-за чего появляются грибки?
Главная причина, связи с которой происходит увеличение численности грибка на теле – попадание в организм спор, что далее проявляется в качестве пятен в местах их локализации.
Ещё одной распространённой причиной является бытовой контакт с человеком, который заражен грибками. В качестве носителя инфекции могут выступать и питомцы.
Выделяются несколько механизмов, в процессе которых человек может заразиться:
- Через легкие и носоглотку. В этом случае он вдыхает микроорганизмы, которые через дыхательные пути проникают в кровь и поражают наиболее уязвимые участки.
- Проживание с зараженным человеком. Грибковые инфекции может передаваться через поцелуи и любые прикосновения к телу, а также при использовании общих бытовых объектов.
- Контакт с продуктами питания и жидкостями, которые содержат споры.
- Через повреждения кожи. Наличие ран увеличивает возможность подхватить микроорганизмы из внешней среды.
Основными причинами, связи с которыми человек может стать инфицированным грибковыми микроорганизмами, становятся следующие:
- Операции или тяжелые заболевания.
- Онкология и период химиотерапии.
- Серьезные сбои в системе обмена веществ.
- ВИЧ-инфекция.
- Наличие аутоиммунных болезней.
- Нарушение баланса микрофлоры кишечника и влагалища.
- Прием препаратов, содержащих гормоны.
В последние десятилетия врачи часто называют ещё одну причину заражения. Ей становится неконтролируемый прием антибактериальных препаратов среди населения, которые уменьшают сопротивление организма и существенно снижают иммунитет, нарушая микрофлору. Большинство людей занимаются самолечением, принимая антибиотики без показаний. На данный момент врачи при сезонных простудах и вирусных заболеваниях не выписывают антибактериальные препараты, так как организм человека имеет все возможности, чтобы справиться с бактериями самостоятельно. Бесконтрольный прием антибиотиков бьёт по кишечнику, который отвечает за иммунную систему, а также вызывает эндокринные нарушения и способствует обострению хронических болезней. На фоне последствий от таблеток организм не может справляться с грибками, которые накапливаются и поражают органы.
Выделяют несколько внешних причин, которые также могут провоцировать заражение:
- Недостаточное проведение процедур личной гигиены.
- Лишний вес и усиленная работа сальных желёз.
- Отсутствие лечения микротравм и ран.
- Частые стрессы и утомляемость.
- Несбалансированное питание и злоупотребление вредной пищей.
- Наличие предрасположенности к микозу.
- Беременность.
Все вышеперечисленные причины создают общий фактор, в связи с которым организм становится более уязвимым и подверженным к заражению грибками, бактериями и вирусами – снижение защитных функций иммунной системы.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Фурункул – это воспаление волосяного фолликула, переходящее на подкожную клетчатку. Во входе в НСП и вокруг него растут щетинистые волоски и воспаление развивается в их фолликулах.
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
- Стадия инфильтрации: при этой стадии образуется болезненный инфильтрат кожи НСП, появляется локальная гиперемия, утолщение кожи размером около 0.5-1.5 см.
- Стадия абсцедирования – появление гнойной полости и некротического стержня в области инфильтрата. При этой стадии также определяется наличие инфильтрата, в центре которого виден желто-зелёный гнойный стержень, обычно с волосом в центре, при надавливании на инфильтрат может определяться флюктуация (присутствие жидкости в нём).
- Стадия разрешения — это выделение гноя из полости с постепенным выздоровлением.
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Лечение звона в ушах
Так как шум в ушах является всего лишь симптомом какого-либо другого заболевания, то избавляться только лишь от него не имеет практического смысла
Важно начать бороться с основным заболеванием, его вызвавшим. В зависимости от заболевания и лечение будет совершенно различным
Однако независимо от причины возникновения шума имеются некоторые общие принципы терапии тиннитуса. Для лечения звона в ушах используют ряд лекарственных препаратов:
- Ноотропные препараты;
- Ангиопротекторные препараты;
- Противосудрожные лекарственные средства;
- Антигипоксанты и антиоксиданты;
- Антигистаминные препараты;
- Препараты, влияющие на мозговое кровообращение.
Помимо лекарственных средств обязательным компонентом консервативной терапии является применение физиотерапевтических процедур.
Ноотропная терапия
Применение ноотропов позволяет повысить метаболизм нейронов головного мозга, что улучшает работу нейросенсорного аппарата внутреннего уха и проводящих путей. В медицинской практике используются такие препараты, как Пирацетам, Фезам, Кортексин. Ноотропная терапия хорошо помогает пожилым пациентам с преобладанием дистрофических процессов в центральной нервной системе.
Антигистаминные средства
Помогают бороться если причиной звона в ушах является воспалительный процесс протекающий во внутреннем ухе или в случаях, когда шум связан с повышенной чувствительностью тканей организма и возникновением аллергических изменений локализующихся в среднем и внутреннем ухе.
Противосудорожные препараты
Назначаются в случаях, если звон в ушах вызван вибрационным мышечным компонентом. Купирование клонического сокращения мышц мягкого нёба или мышц среднего уха позволяет эффективно бороться с вибрационным шумом в ушах. Для терапии применяются такие препараты, как: Дифенин и Конвулекс, а также их аналоги.
Антигипоксантная и антиоксидантная терапия
При выраженных трофических и дегенеративных изменениях во внутреннем ухе у пожилых людей, применение антигипоксантов и антиоксидантов помогает облегчить симптом тиннитуса, а также замедляет прогрессию дистрофических нарушений во внутреннем ухе, улучшая его кровоснабжение.
Препараты, увеличивающие мозговое кровообращение
В результате возрастных изменений у пожилых людей сосуды становятся менее эластичными, а толщина их стенки увеличивается, что снижает степень перфузии тканей внутреннего и среднего уха. Для борьбы с атеросклеротическими изменениями в церебральных артериях применяют препараты: Кавинтон и Винпоцетин.
Заболели простудой. Что делать?
Своевременно вызовите доктора. Вирус размножается стремительно, поэтому не откладывайте лечение. Экстренные меры нужны буквально в первые часы болезни — слишком велик риск осложнений. В некоторых случаях симптомы могут совпадать с симптомами гриппа или COVID-19. Чтобы исключить более серьезное заболевание, обратитесь к специалисту, который обследует вас и назначит адекватное лечение.
Не занимайтесь самолечением. То, что вы неоднократно болели простудой, не делает вас врачом. У каждого течения заболевания свои нюансы и терапия может быть разной. Особенно опасно назначать самому себе антибиотики. Во-первых, они бессильны против вирусов, во-вторых, создают дополнительную нагрузку на организм, что усложняет течение болезни.
Пейте много правильной жидкости. Избегайте сладких и молочных напитков, особенно если у вас скопилось много слизи, так как это может усугубить ситуацию. Вместо них, пейте воду, успокаивающие теплые травяные или фруктовые чаи. Травяные настои с шалфеем, имбирем, ромашкой, корнем лакрицы или зеленый чай помогут облегчить боль, проблемы с носом и горлом. Черный чай с добавлением куркумы хорош как противовоспалительное средство.
Поддерживайте влажность в комнате. Не допускайте пересыхания слизистых верхних дыхательных путей. Для этого поддерживайте оптимальную влажность в помещении — 40–60 %. В этом может помочь комнатный увлажнитель воздуха.
Обязательно проветривайте квартиру. Исследования показывают, что в комнатах с плохой вентиляцией люди чаще простужаются, а хорошая циркуляция воздуха помогает успешно бороться с вирусами.
Не торопитесь вернуться к делам. Соблюдайте режим отдыха и не прерывайте больничный. Не спешите возвращаться на учебу или работу, если вы не до конца излечились. Ваш иммунитет сейчас особо уязвим, а дела какое-то время подождут.
Получайте хорошие эмоции от весны. Позитивный настрой может принести пользу вашему физическому здоровью. Люди, которые настроены оптимистично, легче переносят заболевания и быстрее выздоравливают.
Меры профилактики
Различные простудные заболевания при своевременно оказанной помощи со стороны владельца и ветеринарного врача, не являются опасными для кошек. То же касается животных, с хорошим иммунным статусом. Врачи рекомендуют принимать меры по предотвращению развития простуды, нежели потом бороться с последствиями.
В качестве профилактики, нужно следовать двум основным правилам – организация правильного ухода и организация правильного питания. Кошки не должны находиться на сквозняке. Слишком холодный воздух для кошки является не желательным, поэтому нужно избегать нахождения лотков или лежанок в местах со слишком холодным воздухом.
Организация правильного рациона питания. Животное должно получать все необходимые нутриенты с пищей, а также витаминные и минеральные комплексы. Все это обеспечивает нормальную работу иммунной системы, соответственно организм самостоятельно может бороться с инфекцией, проникшей в респираторный тракт.
Автор и ведущий рубрики:
Ветеринарный врач
Санаев Игорь Викторович
В связи с большим потоком поступающих вопросов, бесплатные ветеринарные консультации временно приостановлены.
Лечение трахеита
Трахеит у взрослых требует комплексного лечения. Врачи прекрасно знают, как лечить трахеит, независимо от формы, острой или хронической. Они готовы дать общие советы, подобрать метод диагностики и назначить правильное лечение.
Лечиться нужно обязательно, а среди общих рекомендаций можно выделить:
- Обеспечение высокой влажности и температурного режима (прохладный воздух);
- Соблюдение механической и химической диеты, при которых исключаются «жесткие» продукты, а также острое, жирное и жареное;
- Обязательное употребление большого количества воды комнатной температуры;
- Избегать сильного переохлаждения;
- Уменьшить речевую нагрузку, особенно если с голосом связана основная рабочая деятельность.
При хроническом виде заболевания подобные рекомендации стоит соблюдать постоянно, а не только во время обострений заболевания. К лечению трахеита нужно подходить с особой ответственностью, иначе избавиться от хронической формы будет непросто, даже используя медикаментозные средства1.
Врачи знают, как быстро вылечить трахеит и могут назначить следующие лекарственные средства3:
- Муколитические (отхаркивающие) средства или противокашлевые, в зависимости от типа кашля;
- Антигистаминные средства (противоаллергические);
- Жаропонижающие препараты при необходимости;
- Противовирусные препараты;
- Иммуностимуляторы;
- Антибиотики при серьёзных осложнениях (при подтвержденной бактериальной инфекции).
Местная терапия включает в себя ингаляции, в том числе с использованием небулайзера, а также применение различных аэрозолей.
В большинстве случаев быстро вылечить острый трахеит можно за 2-3 недели4. Если болезнь продолжается, то возможен переход в хроническую форму. Могут развиваться осложнения, такие как пневмония или бронхит. Лечение хронического трахеита – процесс затяжной и в большинстве случаев зависит от силы иммунной системы человека.
Взрослые люди не должны задумываться о лечении трахеита в домашних условиях, у врачей уже давно есть ответы. Болезнь всегда легче предотвратить, особенно это касается хронических форм заболеваний верхних дыхательных путей. Требуется профилактика и подзарядка иммунитета, ведь именно он борется с инфекцией.
Нередко развитие трахеита становится следствием ослабленного местного иммунитета в носоглотке при параллельно протекающих заболеваниях. Для его восстановления можно воспользоваться иммуномодуляторами, например ИРС19 – лекарственным препаратом на основе бактериальных лизатов5.
ИРС19 оказывает помощь в борьбе, а также в профилактике вирусных и бактериальных инфекций5. Препарат помогает местному иммунитету противостоять вирусам и бактериям на слизистых оболочках7.
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
Симптомы приобретенного токсоплазмоза
Выделяют следующие периоды заболевания:
- инкубационный период;
- продромальный период;
- период разгара;
- период реконвалесценции.
| Период заболевания | Длительность периода | Описание периода |
| Инкубационный период | от трех дней до двух недель | Характеризуется размножением возбудителей и накоплением токсинов. Данный период длится с момента попадания микроорганизма в организм до появления первых симптомов. |
| Продромальный период | в течение одной – двух недель | Характеризуется появлением первых неспецифических клинических симптомов (например, повышение температуры тела, недомогание, увеличение лимфатических узлов). Данный период может начинаться остро или постепенно. |
| Период разгара | две – три недели | Наблюдается стихание неспецифических симптомов заболевания. Также происходит угнетение жизнедеятельности иммунных клеток организма, что впоследствии ведет к развитию патологических состояний сердечно-сосудистой, опорно-двигательной и нервной систем. |
| Период реконвалесценции | на третьей – четвертой неделе заболевания наблюдается постепенное исчезновение всех клинических симптомов | Характеризуется исчезновением признаков заболевания и наступлением стойкого иммунитета, который вырабатывается на всю жизнь. |
Примечание. слабостьнапример, при ВИЧ-инфекциинапример, нервной системы, сердца, глаз, скелетных мышцСуществуют три формы приобретенного токсоплазмоза:
- острая форма;
- хроническая форма;
- латентная форма.
Острая форма
При острой форме у больного могут наблюдаться следующие признаки заболевания:
- повышение температуры тела до 38 – 39 градусов;
- признаки интоксикации организма, например, снижение аппетита, боли в мышцах и суставах, слабость (развиваются вследствие внутреннего воздействия на организм токсинов, которые выделяет возбудитель заболевания);
- увеличение лимфатических узлов, в большинстве случаев шейных и затылочных (увеличиваются в размере, становятся плотными);
- гепатоспленомегалия (увеличение печени и селезенки).
например, пятно, папула, пузырекэнцефалит и менингоэнцефалит
Хроническая форма
в течение нескольких месяцевнапример, поражение глаз, сердца, мышечной системыХроническая форма токсоплазмоза может привести к поражению следующих систем организма:
- желудочно-кишечный тракт;
- сердечно-сосудистая система;
- нервная система;
- эндокринная система;
- зрительная система.
При поражении желудочно-кишечного тракта больного могут беспокоить:
- снижение аппетита;
- нарушение стула;
- снижение массы тела;
- боли в области живота;
- увеличение печени и ее болезненность;
- нарушение работы поджелудочной железы.
При поражении сердечно-сосудистой системы у больного могут наблюдаться следующие симптомы:
- учащение частоты сердечных сокращений (тахикардия);
- понижение артериального давления (ниже 120 на 80 миллиметров ртутного столба);
Поражение нервной системы при токсоплазмозе может привести к развитию следующих признаков:
- эмоциональная нестабильность;
- раздражительность;
- нарушение сна;
- снижение работоспособности;
- депрессия.
При поражении эндокринной системы могут наблюдаться следующие клинические проявления:
- нарушение менструального цикла;
- импотенция;
- гипофункция щитовидной железы.
При токсоплазмозе могут наблюдаться следующие патологические состояния глаз:
- хориоретинит (воспаление сосудистой оболочки и сетчатки);
- увеит (воспаление сосудистой оболочки);
- конъюнктивит (воспаление конъюнктивы);
- ирит (воспаление радужной оболочки).
При данных состояниях могут наблюдаться следующие проявления:
- болезненные ощущения в глазах;
- гиперемия (покраснение) глаз;
- слезотечение;
- повышенная чувствительность к световым раздражителям;
Примечание. остроты зрения
Причины боли в горле
Болезненные ощущения в горле — следствие развития воспаления в области миндалин или глотки. Причин для возникновения данного симптома достаточно много: аллергический фактор, вирусная или бактериальная инфекция, общее переохлаждение организма, термические и механические травмы или пересушивание слизистой оболочки.
В зависимости от степени выраженности воспаления больного могут беспокоить другие симптомы:
- недомогание и слабость;
- осиплость голоса, ринорея и озноб;
- гипертермия и затрудненное дыхание.
Быстро улучшить самочувствие, и ускорить выздоровление помогут таблетки для рассасывания от горла. Назначать терапию должен врач после клинического осмотра и консультации с учетом причин развития заболевания.
К числу самых распространенных причин боли в горле относится острый фарингит, который развивается вследствие ОРВИ. Реже встречается ангина, сопровождающаяся интенсивными болезненными ощущениями, которые затрудняют глотание и прием пищи. При указанных патологиях таблетки от боли в горле назначаются в качестве симптоматической терапии.
Существует ряд других заболеваний, провоцирующих неприятные ощущения в горле:
- свиной грипп;
- хронический или острый тонзиллит;
- скарлатина;
- онкология гортани или полости рта;
- вирусная инфекция;
- дифтерия;
- мононуклеоз;
- гастроэзофагеальная рефлюксная болезнь;
- бактериальное заболевание;
- проведение химиотерапии;
- синдром Шенгрена.
Иногда воспаление гортани развивается из-за повреждения слизистой рыбьей костью, ожога слишком горячей едой, напитками или химическими веществами. Надежным методом борьбы с дискомфортом в гортани являются пастилки. Они приятные на вкус, легкие в применении и приносят облегчение.
Выбирать рассасывающие таблетки для горла необходимо исходя из причины развития патологии
Важно! Самолечение опасно для здоровья!
Подводя итоги
Для получения квалифицированной консультации необходимо обращаться за помощью в ведущие клиники, где работают опытные специалисты. Только они быстро и качественно помогут решить вопрос и вылечить даже острый вульвит. Благодаря современному оснащению гинекологических отделений можно в одном месте пройти все необходимые обследования и не ездить в несколько мест, тратя свое время и деньги. Опытные специалисты назначают эффективное лечение после проведения консультации и осмотра.
Не стоит пытаться справиться с вульвитом самостоятельно. Информации в интернете много, полным-полно народных средств. Но применение любого из них чревато необратимыми последствиями. Если заболевание перейдет в вялотекущую хроническую форму, то его сложнее выявить и диагностировать. Когда симптоматику заглушают, воспаление остается. Лучший вариант — это комплексный подход.
Не следует применять таблетки бесконтрольно. Только доктор может назначать лекарства и тем более антибиотики. Если у патогенной микрофлоры появится устойчивость к препаратам, то очень сложно помочь такой пациентке в будущем. Аллергические реакции и ожог слизистой — стандартный исход развития событий при самолечении. Нет ничего стыдного в обращении к гинекологу. Совсем не обязательно, что вульвит приобретен от полового контакта. Причин возникновения множество и их придется выявить.