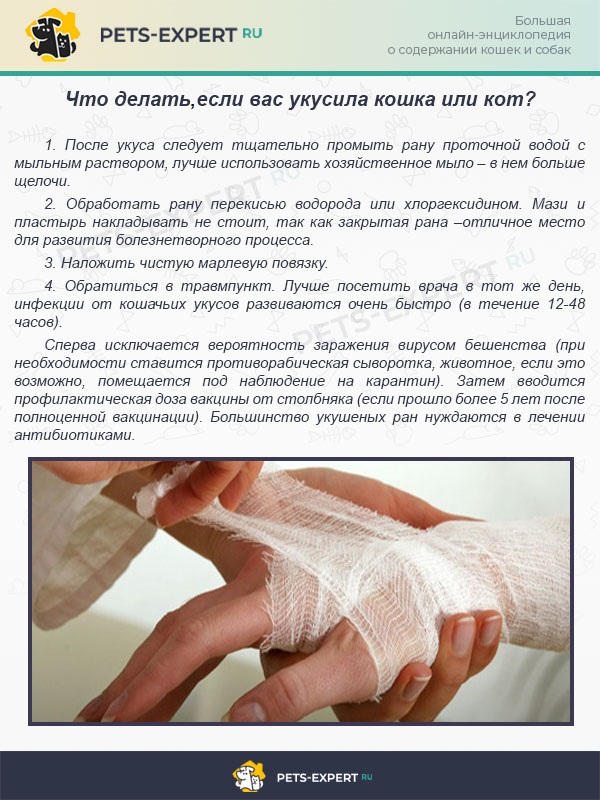
Виды укусов
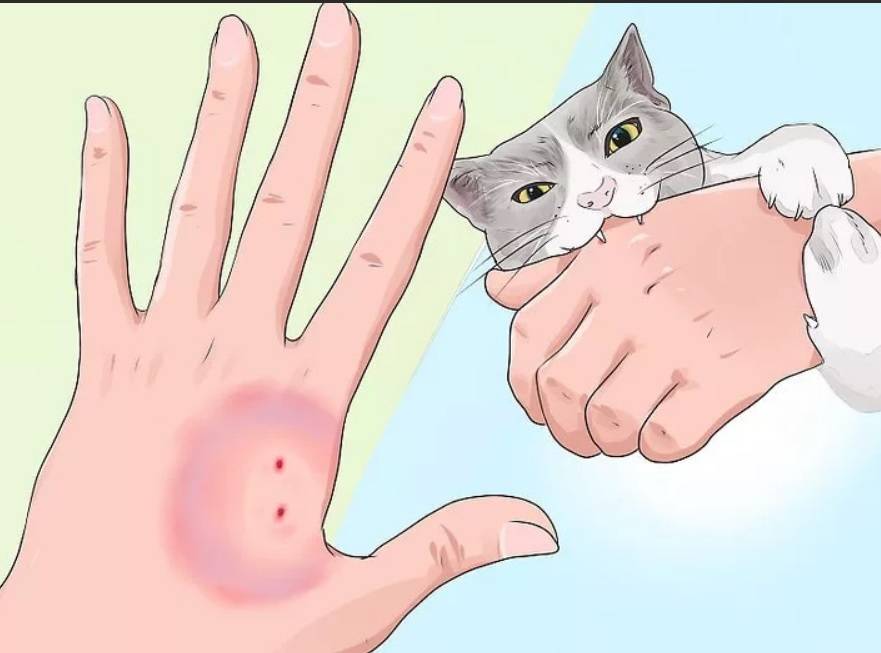
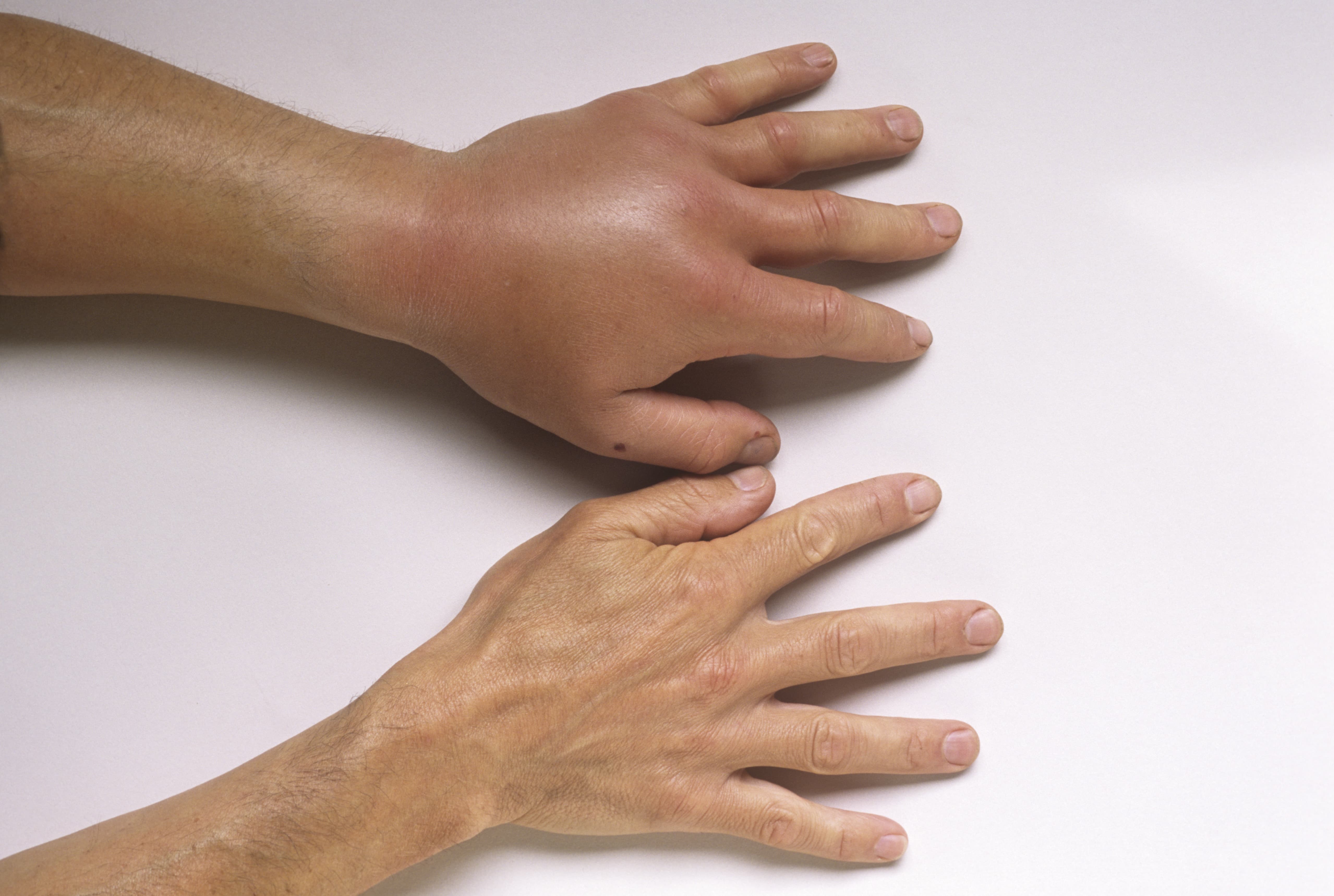
В результате нападения собаки (а также других животных) могут появиться как поверхностные, так и рваные укусы.
При поверхностном укусе пес только прокалывает кожу зубами, и появляется колотая рана.
При рваном укусе собаки наблюдаются не только более серьезные повреждения, но и большая потеря крови.
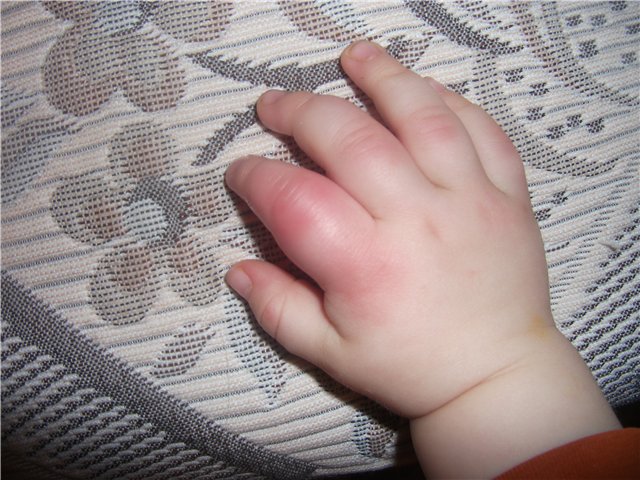
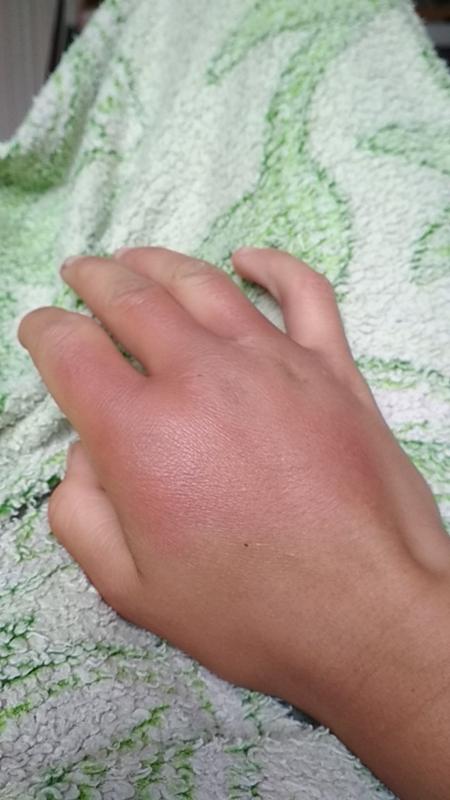
Чаще всего собака старается укусить следующие части тела: предплечья, ладони, бедра и лодыжки. При укусах собак, кроме ран и царапин, могут появиться повреждения сухожилий, кровеносных сосудов и нервов.
У детей при нападении «четвероногих друзей» могут быть поранены плечи и лицо. Но особенно опасно, когда укус собаки попадает в зону головы или шеи. Это может привести к внутренним кровотечениям, открытым и вдавленным переломам костей черепа, а в некоторых случаях и к летальному исходу.
Симптомы укуса собаки
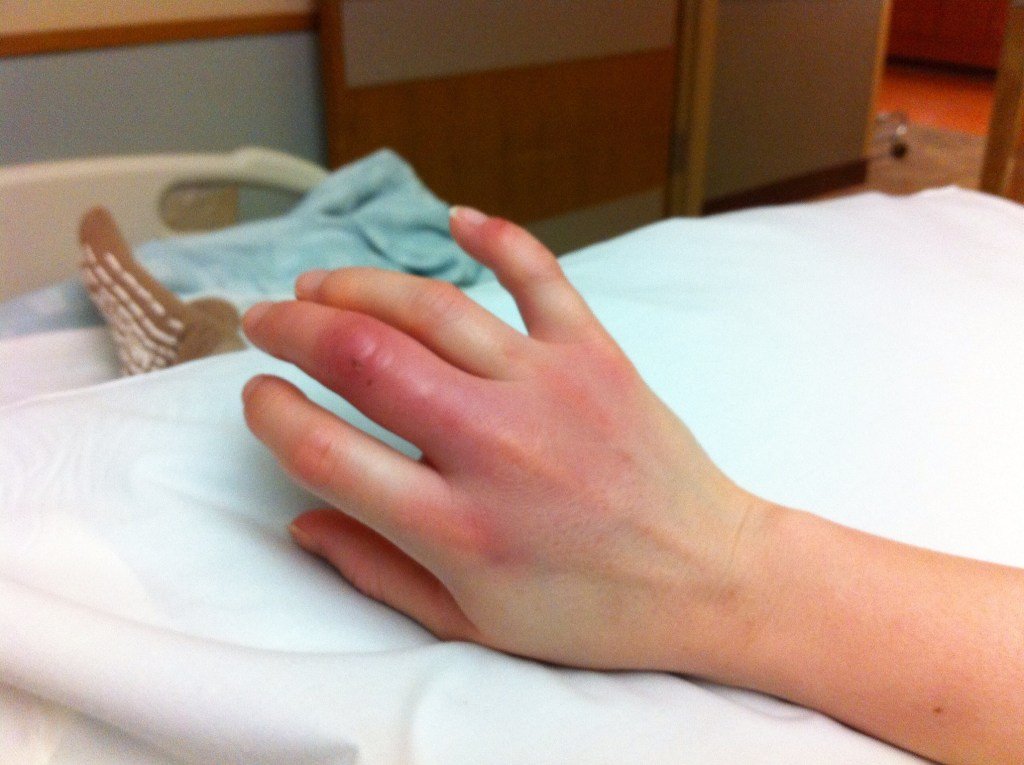
Основные симптомы укуса – это кровотечение и боль. Если не предпринять лечебные меры, то рана может инфицироваться.
Обратите внимание на следующие признаки развития инфекции:
- повышенная температура тела;
- увеличение лимфатических узлов;
- приступы лихорадки;
- опухание раны, появление боли и жжения в ней.
Последствиями укуса собаки, а также кошки и других животных могут быть бешенство и столбняк
Поэтому важно немедленно обратиться за помощью к врачу-травматологу в ближайший травмпункт
Причины и факторы риска
Возбудитель болезни кошачьих царапин — Rochalimaea henselae. Полиморфная неподвижная грамотрицательная бактерия; морфологически сходна с представителями рода Rickettsia и проявляет аналогичные свойства Afipia felis. Подвижная неферментирующая грамотрицательная палочковидная бактерия. Прихотлива к культивированию in vitro, более предпочтительно выращивание на клетках HeLa.
Факторы риска развития заболевания:
- Нарушения клеточных иммунных реакций
- ВИЧ-инфекция, особенно при содержании CD4+-лимфоцитов ниже 100 в 1 мкл
- Длительный приём ГК, азатиоприна, циклофосфамида, циклоспорина, злоупотребление алкоголем.
Проникновение возбудителя через поврежденную кожу или, реже, через слизистую оболочку глаза приводит в дальнейшем к развитию воспалительной реакции в виде первичного аффекта. Затем по лимфатическим путям микроб попадает в регионарные лимфоузлы, что сопровождается возникновением лимфаденита. Морфологические изменения в лимфатических узлах характеризуются ретикулоклеточной гиперплазией, образованием гранулем, а позже микроабсцессов. Заболевание обычно сопровождается гематогенной диссеминацией с вовлечением в патологический процесс других лимфатических узлов, печени, центральной нервной системы, миокарда. Тяжелое и длительное, а нередко и атипичное течение болезни наблюдается у больных ВИЧ-инфекцией.
Резервуаром и источником инфекции считают различных млекопитающих (кошек, собак, обезьян и др.). Заболевание регистрируют повсеместно. В регионах с умеренным климатом подъём заболеваемости отмечают с сентября по март. Учитывая характер инфицирования, основной контингент — лица до 21 года; 90% в анамнезе отмечают укусы или царапины, нанесённые котятами. Исследования, проведённые на животных, показали, что микроорганизм не вызывает у них развитие какой-либо патологии и они не отвечают развитием реакций гиперчувствительности при внутрикожном введении антигена возбудителя. Заболеваемость — 10:100 000 населения (25 000 случаев ежегодно).
Чем можно заразиться от укуса кошки?
Чем же так опасен укус кошки? Попробуем выделить лишь несколько основных болезней, которые могут передаться человеку от безобидного внешне животного:
- Бешенство от укуса кошки развивается при попадании в ткани слюны больного животного. Патологическое поражение затрагивает центральную нервную систему, двигательный аппарат, головной мозг человека. Распознать бешеную кошку удается не всегда, а лишь на стадии активных клинических проявлений: ротового дыхания, неадекватного поведения, усиленного слюноотделения, охриплости.
- Столбняк после укуса кошки сопровождается повышением температуры, головной болью, отечностью укушенной области, воспалением лимфоузлов, развитием судорог. Такие симптомы развиваются у непривитых людей, однако заболевание можно остановить на ранней стадии, если вовремя обратиться к доктору.
- Пастереллез после укуса кошки вызывает у пострадавшего проблемы с дыхательной системой, суставами, головным мозгом. Зачастую болезнь протекает в виде кожного поражения: формируются гнойники, отекают конечности. Возможно развитие сепсиса.
- Стрептококкоз сопровождается повышением температуры, болью в горле, образованием налета на слизистой зева, болями в костях и ушах, кожными высыпаниями.
- Боррелиоз может перейти к человеку от кошки, которую ранее укусил переносчик данного инфекционного заболевания – кровососущий паразит (чаще всего клещ). Заболевание обычно проявляется покраснением места укуса, сыпью на коже, головной болью, болями в мышцах и суставах, ознобом, ощущением ломоты в теле. При своевременном обращении и грамотном выявлении заболевания пациента можно вылечить. Однако в запущенных случаях патология может завершиться параличом периферических нервов, нарушением сердечного ритма, нарушением психики.
Прогноз
Прогноз при укусе кошки может быть благоприятным, если пострадавший сразу же принимает меры и обращается за медицинской помощью. Например, даже если питомец был заражен бешенством – смертельно опасной инфекцией, то экстренное обращение к врачу позволит пациенту выжить. Если же человек беспечно отнесся к укусу, и неотложная помощь не была оказана, то все случаи бешенства оканчиваются летальным исходом.
Другое возможное осложнение – столбняк – также может окончиться летально, но лишь в 10% случаев. Это заболевание отличается коротким инкубационным периодом, поэтому ухудшение может наступить уже на протяжении первых нескольких суток. Чтобы избежать неприятных последствий, нужно как можно раньше посетить врача.
Наихудшим прогнозом обладает укус кошки у грудных младенцев и стариков.
[], []
Как проявляется болезнь кошачьих царапин — симптомы и первые признаки
Царапина или место укуса кошки первые 3-10 дней медленно заживает, ничем не вызывая беспокойства со стороны человека: она может немного болеть или саднить, как обычная травма кожи. Это – инкубационный период; возбудитель в это время преодолевает барьеры покровной ткани и размножается. Удлиняться этот период может до 3 недель, тогда на момент появления первых симптомов фелиноза травмы кожи уже не существует.
- Через время, понадобившееся микробу для проникновения и накопления (3 дня-3 недели, в среднем – 7-14 суток) на том месте, где была царапина или остается корочка от нее, появляется сыпь. Она выглядит как несколько узелков размером от просяного зерна до горошины, которые не зудят и не болят.
- Через 2-3 суток наступает период разгара болезни: такие узелки нагнаиваются и сами вскрываются, после чего покрываются корочкой и могут начать слабо чесаться (особенно если был поцарапан ребенок – аллергик). В течение 1-3 недель корочки сохнут и отпадают, после чего место укуса перестает быть заметным: здесь не остается ни рубцов, ни более темного участка кожи. Это означает, что Бартонелла размножилась в достаточном количестве, поборола местный иммунитет участка кожи и попала в лимфатическое русло.
- Через 10-14 суток (реже – дольше) от момента появления первых узелков микроб улавливается регионарными лимфоузлами – местными фильтрами, которые пытаются не пустить его дальше.
Если была укушена рука ниже локтя, увеличиваются одна или несколько групп лимфоузлов: локтевые, подмышечные, шейные. Порядок появления лимфаденита может быть именно такой, но могут увеличиваться сразу подмышечные узлы, а локтевые остаются неизменными. Так же, начиная с подмышечной ямки, будут увеличиваться лимфоузлы при повреждении когтями или зубами предплечья или плеча.
Признаки, которые говорят, что лимфоузлы пострадали вследствие фелиноза:
- лимфоузлы постепенно увеличиваются, достигая от 5 до 10 см в диаметре;
- кожа над ними не красная, не горячая на ощупь;
- лимфоузлы можно смещать – они не тянут за собой кожу;
- они плотные;
- прощупывать их больно;
- при увеличении всей группы узлов, прощупывая их, можно «катать» их независимо друг от друга: они не спаяны между собой.
Увеличение лимфатических узлов сопровождается ухудшением общего состояния человека. Появляются такие симптомы:
- повышение температуры, иногда до 39°C или выше;
- слабость;
- плохой сон;
- потливость;
- головная боль;
- недомогание;
- ухудшение аппетита;
- сердцебиение.
Температура повышается не у всех до столь высоких цифр: в некоторых случаях она может вообще отсутствовать. Повышение температуры держится от недели до месяца, остальные симптомы постепенно проходят в течение 2 недель. Лимфоузлы остаются увеличенными до трех месяцев. В половине случаев они нагнаиваются и могут самопроизвольно вскрываться: тогда на поверхность выделяется густой гной желто-зеленого цвета, который, будучи взят для бактериологического исследования, не выказывает признаков бактериальной инфекции (как вы помните, Бартонелла не растет на питательных средах).
В период увеличения лимфоузлов могут также наблюдаться:
- ощущение «иголок» или дискомфорта в левом подреберье: так может проявляться увеличение селезенки, которая также может пострадать при фелинозе. Увеличение печени и селезенки может быть выявлено и на УЗИ брюшной полости, не сопровождаясь никакими симптомами;
- дискомфорт и боль в правом подреберье – это увеличивается печень, которая также является фильтром на пути Бартонелл, попавших к этому моменту в кровь;
- боли в сердце, аритмии. Это признаки поражения сердца;
- увеличение лимфоузлов, лежащих далеко от места попадания инфекции.
Вышеуказанные симптомы болезни кошачьей царапины возникают у людей, чей иммунитет недостаточно активен и позволяет инфекции проникать в кровь. У тех же людей, которые называются «иммуноскомпрометированными» (получавшие препараты, угнетающие иммунитет, страдающие сахарным диабетом, врожденным иммунодефицитом, ВИЧ, хроническим алкоголизмом), фелиноз протекает и вовсе атипично. У них инфекция может оставаться в организме навсегда, вызывая хроническое заболевание.
Обычно болезнь заканчивается через месяц или чуть меньше после увеличения первого лимфоузла: температура снижается, уходит головная боль, восстанавливаются сон и аппетит, лимфоузлы постепенно уменьшаются и становятся плотными маленькими «шариками», не спаянными между собой и кожей. Очень редко, при умеренно слабом иммунитете, фелиноз может длиться 1-2 года, когда его симптомы то стихают, то появляются вновь.
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
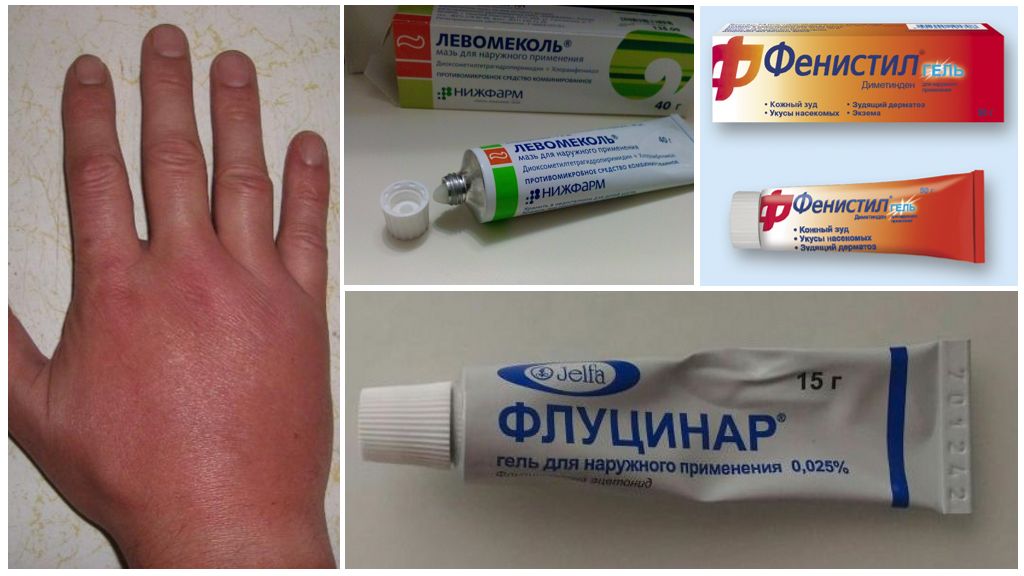
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази
На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу. - подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция
Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов. - противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты
Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается. - нейтральные водно-взбалтываемые препараты
Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление. - йод – средство агрессивное, но крайне эффективное
Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит
Профилактика Бешенства у детей:
В профилактических мерах важное значение имеет выявление и уничтожение больных бешенством животных. Следует также предупредить заболевание ребенка после заражения бешенством
Ветеринарно-санитарный надзор включает в себя обязательную регистрацию собак с их обязательной иммунизацией против бешенства, сокращение числа хищников вокруг жилья человека, истребление бродячих собак и кошек, своевременную лабораторную диагностику, санитарно-ветеринарную пропаганду, карантин в очаге инфекции.
Профилактические меры после укуса индивидуальны. Если ребенка укусило домашнее животное, следует установить, был ли укус спровоцирован. За животным наблюдают, чтобы уточнить анамнез в отношении бешенства. Если устанавливается, что укусившее ребенка животное здоровое, профилактику ребенка от бешенства проводить не следует. Если домашнее животное после нападения на человека пропало, а также если на ребенка напало дикое животное (волк, енот, лисица, и пр.), необходимо провести антирабические мероприятия. К ним относится введение антирабической вакцины и антирабического иммуноглобулина, местное лечение.
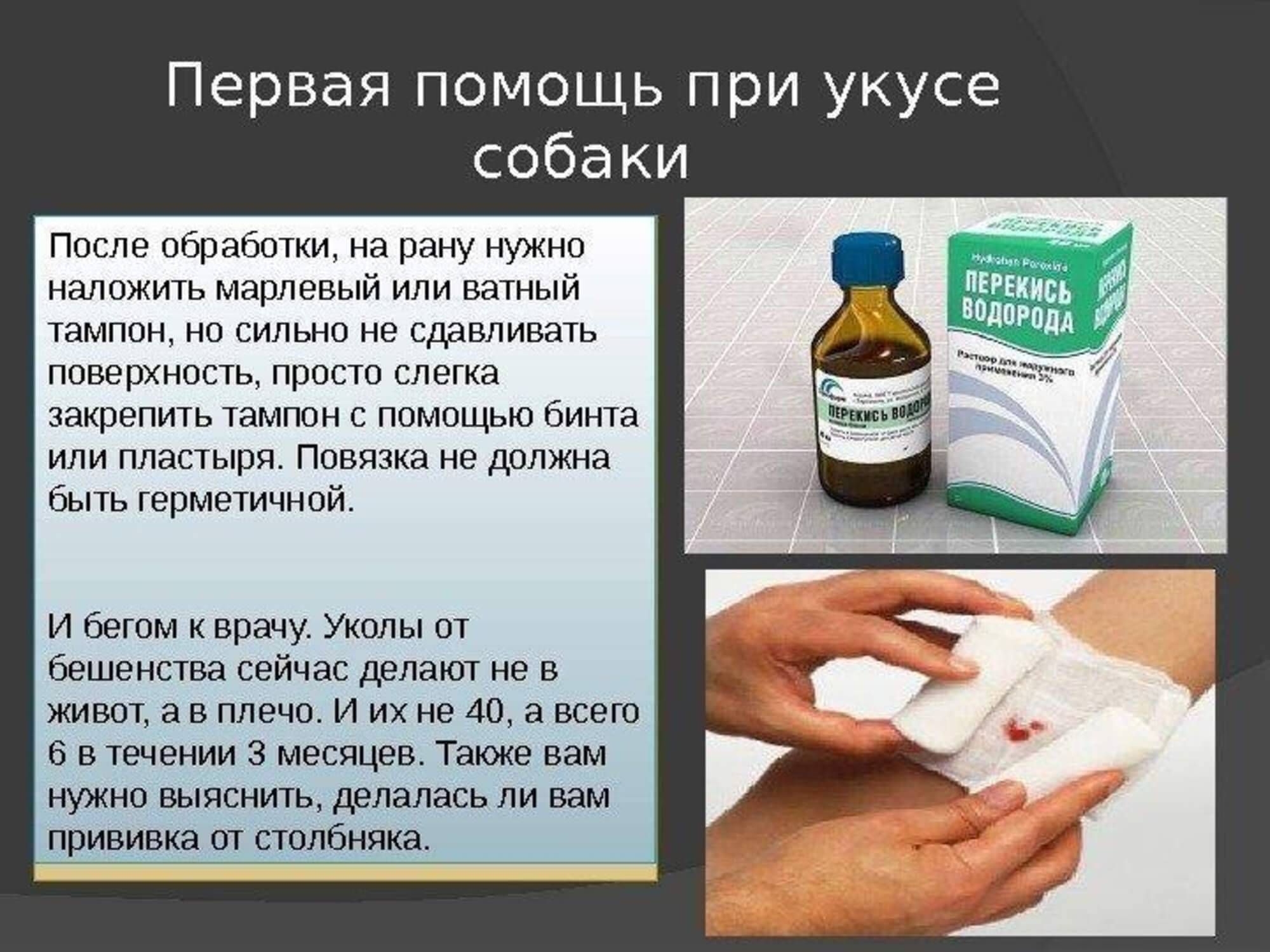
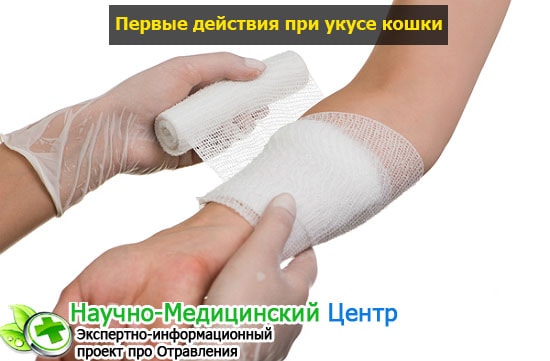
Меры местного лечения бешенства:
- срочное промывание раны мыльной водой в большом количестве или перекисью водорода;
- обработка промытого места настойкой йода.
Строго противопоказаны иссечение краев раны и ее ушивание. После обработки раны проводится активно-пассивную иммунизация.
Для пассивной иммунизации используют:
- гамма-глобулин антирабический из гипериммунной лошадиной сыворотки (производство Россия, Украина)
- антирабический иммуноглобулин из плазмы человека, вакцинированного антирабической вакциной (в России зарегистрирован препарат имогам.РАЖ фирма «Санофи Пастер» из Франции).
Активная иммунизация проводится с помощью:
- вакцины aнтирабической культуральной инактивированной сухой (рабивак-Внуково—32 или КАВ). Это ослабленный вирус бешенства;
- вакцины антирабической культуральной очищенной инактивированной концентрированной сухой (КОКАВ). Ее более высокая активность позволяет сократить курс иммунизации с 24 до 6 инъекций. Вакцину рабивак вводят подкожно по 3 мл (1 доза) в переднюю поверхность брюшной стенки, а концентрированную вакцину вводят только внутримышечно по 1мл (1 доза). Кроме отечественных вакцин, разрешена к применению вакцина рабипур — антирабическая вакцина фирмы «Кайрон Беринг» (Германия).
С первой дозой вакцины обычно вводят антирабический иммуноглобулин, чтобы обеспечить иммунитет от момента начала лечения до активной выработки антител на вакцину. При отсутствии человеческого антирабического иммуноглобулина в качестве носителя пассивных антител следует вводить антирабический у-глобулин, но перед этим проводят обязательную проверку чувствительности организма ребенка к чужеродному белку.
Что такое бешенство?
Бешенство (или рабиес, от латинского слова rabies, гидрофобия, водобоязнь) – острое инфекционное заболевание в результате укуса собаки или другого зараженного животного, которое характеризуется тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Об опасности бешенства было известно еще в глубокой древности, однако не существовало методов лечения, и каждый пострадавший был обречен на смерть.
Только великому французскому ученому Луи Пастеру в 1885 году удалось создать вакцину от бешенства (антирабическая вакцина). 6 июля 1885 года он спас жизнь 15 летнему подростку, укушенному бешеной собакой.
Как происходит заражение бешенством
Возбудитель бешенства – вирус Neuroiyctes rabid, содержащий одну нить РНК. Вирус устойчив к замораживанию, антибиотикам и фенолу, высушиванию, прямым солнечным лучам. Разрушается под воздействием нагревания, кислот и щелочей.
При укусе собаки (или другого животного) заражение происходит в результате попадания в рану слюны бешеного животного. Появившись под кожей, вирус бешенства быстро достигает центральной и периферической нервных систем. Скорость распространения заболевания зависит от расположения раны (чем выше место укуса, тем быстрее заражение), глубины и размера ранения, реактогенности организма человека (т.е. восприимчивости нервной системы к данному возбудителю).
1
Укус собаки. Оказание первой помощи
2
Укус собаки. Оказание первой помощи
3
Укус собаки. Оказание первой помощи
Симптомы бешенства
Инкубационный период продолжается от 1 до 3-х месяцев (иногда от 12 дней и до года). На скорость распространения оказывает влияние расположение укуса.
Выделяют 3 стадии заболевания: начальная (депрессия), этап возбуждения, этап паралича.
1 стадия бешенства:
- неприятные ощущения в месте укуса с иррадиацией к центру, зуд, гиперестезия кожи, хотя рана уже может зарубцеваться;
- иногда в месте раны вновь появляется воспаление, рубец становится красным и опухает;
- если укус пришелся на лицо, то наблюдаются обонятельные и зрительные галлюцинации;
- общая слабость, головные боли;
- нервозность и раздражительность;
- нарушение работы желудочно-кишечного тракта (снижение аппетита, тошнота, рвота);
- постоянное повышение температуры до 37-37,5 градусов;
- нарушение деятельности нервной системы (тоска, страх, тревога, апатия, кошмарные сны);
- выраженная чувствительность зрения и слуха (обычный звук или свет начинают мешать).
2 стадия бешенства – возбуждение (длится от 2 до 4 дней):
- появление тревоги, учащение пульса;
- затруднение дыхания и глотания;
- появление и усиление водобоязни (страх вызывают плеск, журчание, переливание воды, ее вид и т.д.);
- боязнь света, громких звуков, открытого воздуха (сопровождается спазмом и подергиванием мышц, нарушением дыхания);
- судороги;
- приступы агрессии (человек царапается, кусается, плюется, дерется, бьется об стены);
- нарушение рассудка (появление бредовых идей, зрительных и слуховых галлюцинаций).
После того как проходит приступ, человек успокаивается и чувствует себя неплохо.
3 стадия бешенства:
Симптомы бешенства этапа параличей связаны с выпадением деятельности подкорковых образований и коры головного мозга, проявляются в ослаблении чувствительной и двигательной функций.
Приступы прекращаются. Температура тела повышается до 40-42 градусов, появляются гипотония и тахикардия. Смерть может наступить уже через сутки из-за паралича или остановки сердца.
Методы диагностики подагры
Диагностика подагры включает в себя физикальные, лабораторные и инструментальные методы исследования. Диагноз «подагра» ставится при совпадении нескольких признаков, характерных для данного заболевания
Физикальная диагностика
Физикальная диагностика предполагает визуальный осмотр пациента и пальпацию. Результаты осмотра сопоставляются с жалобами пациента и историей заболевания.
Лабораторная диагностика
Лабораторная диагностика позволяет установить, что причиной патологических изменений в суставе является нарушение обмена мочевой кислоты. Решающую роль в этом играют следующие анализы:
биохимический анализ крови (важен показатель мочевой кислоты в плазме крови);
анализ синовиальной (внутрисуставной) жидкости на наличие в ней уратов. Для этого делается пункция сустава.
для оценки скорости клубочковой фильтрации может проводиться суточный сбор мочи.
Если есть необходимость подтвердить, что обнаруженные новообразования в суставе представляют собой тофусы, проводится биопсия с дальнейшим исследованием их содержимого.
Инструментальная диагностика
Рентгенография позволяет выявить патологические изменения в суставах. Они имеют место на поздних стадиях, поэтому начало заболевания с помощью рентгенологических методов установить невозможно. Для выявления тофусов (они не всегда выступают над поверхностью кожи) используются компьютерная томография или МРТ.
На ранних стадиях может применяться УЗИ. С помощью ультразвука обнаруживаются довольно мелкие отложения солей, поэтому на УЗИ видны тофусы ещё на стадии их формирования. Также характерным признаком подагры является «двойной контур» – возникновение эхогенной полоски, идущей параллельно линии суставного хряща. Она возникает, потому что кристаллы соли не проникают в структуру хряща, а просто покрывают его сверху, создавая дублирующий контур, хорошо заметный при исследовании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика реакции на укусы насекомых
Главная задача аллерголога, который ставит диагноз – провести полноценный сбор анамнеза, который позволит установить следующее:
- Ранее отмечаемые реакции на укусы насекомых;
- Наличие факта укуса перепончатокрылыми;
- Какое именно насекомое укусило пациента.
Кроме того, проводится осмотр, а также дополнительные диагностические исследования, направленные на выявление реакции в виде нарушения работы систем и внутренних органов. Они могут заключаться в следующем:
- Ультразвуковое сканирование органов брюшины;
- Электрокардиография;
- Аллергические пробы.
Наши врачи
Орлова Татьяна Владимировна
Врач – аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 38 лет
Записаться на прием
Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 39 лет
Записаться на прием
Лечение реакций на укусы насекомых
Тактика лечения подбирается индивидуально, на основании результатов диагностики и показаний пациента. Местные кожные реакции не требуют пребывания в стационаре, чего не скажешь о серьёзных системных реакциях
Первое, чему уделяют внимание, – устранение аллергена из организма, сведение к минимуму его всасывания в кровь
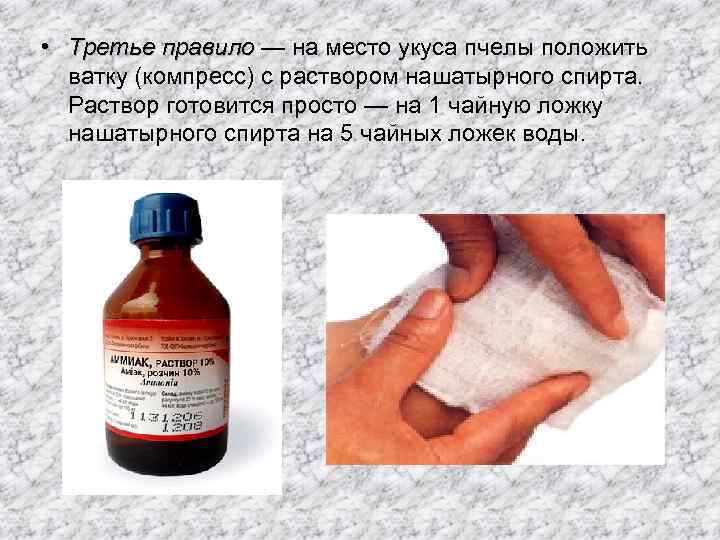
В случае, если в ранке виднеется жало, его удаляют и накладывают жгут на область выше укуса или, если это невозможно, прикладывают холод, который сузит кровеносные сосуды и исключит быстрое распространение яда по организму. Если насекомое укусило в руку или ногу, их приподнимают с той же целью.
Медикаментозное лечение направлено на приём антигистаминов, глюкокортикостеродов и других групп фармакологических препаратов, позволяющих нормализовать работу организма. При наличии показаний пострадавшему проводят аллерген-специфическую иммунотерапию. Она заключается во введении в организм аллергена в постепенно увеличивающихся дозировках. Благодаря этому при последующем укусе реакция будет минимальной или не появится вовсе.
Аллергологи ЦЭЛТ рекомендуют своевременно обращаться к специалистам при реакциях на укусы насекомых. Такой подход позволяет исключить развитие осложнений в виде нарушения работы внутренних органов и систем. У нас работают врачи высшей категории с опытом от 35-ти лет, которые знают, как облегчить реакции на укусы насекомых!
Пройдите диагностику и лечение аллергических и токсических реакций на укусы насекомых в ЦЭЛТ!