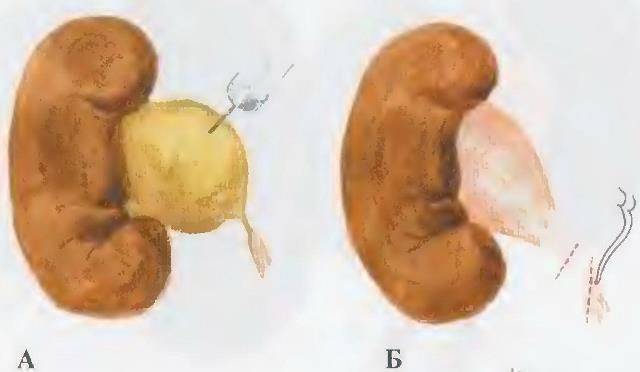Лечение гидроуретера и гидронефроза
Тактика лечения зависит во многом от причины гидроуретера. Цели лечения, следующие:
- восстановить отток мочи;
- снять воспаление при наличии;
- предотвратить поражение почек, ХПН.
Если мочеточники расширены, но нет симптомов, показано периодическое наблюдение (анализы мочи, УЗИ).
При симптоматическом течении гидроуретера тактика делится на консервативную и оперативную.
Срочное вмешательство проводится, если:
- высокая вероятность почечной дисфункции;
- есть подозрение на инфекцию, ведущую к тяжелому сепсису;
- присутствуют симптомы сильной боли, тошноты и рвоты.
При подозрении на обструкцию нижних мочевых путей на уровне мочевого пузыря ставят мочевой катетер для оттока урины.
Установка мочеточникового стента под контролем цистоскопии проводится при различных внутренних и внешних причинах гидронефроза на уровне мочеточника. Установка чрескожной нефростомической трубки под контролем рентгеноскопии считается менее инвазивной процедурой. Выполняется, когда установка мочеточникового стента противопоказана или невозможна.
Экстракорпоральная ударно-волновая литотрипсия используется для лечения почечных камней в почечной лоханке, чтобы предотвратить будущий гидронефроз и обструкцию мочеточника.
Хирургическое вмешательство также требуется в некоторых случаях с внешней компрессией тазовыми, забрюшинными опухолями, аневризмами аорты и т. д.
Консервативное лечение сводится к приему спазмолитиков (Баралгин, Но-шпа) для снятия боли, колики. Антибиотики назначаются при воспалении. При гиперплазии простаты используют альфа-адреноблокаторы (тамсулозин, доксазозин).
Какую роль в организме играют почки
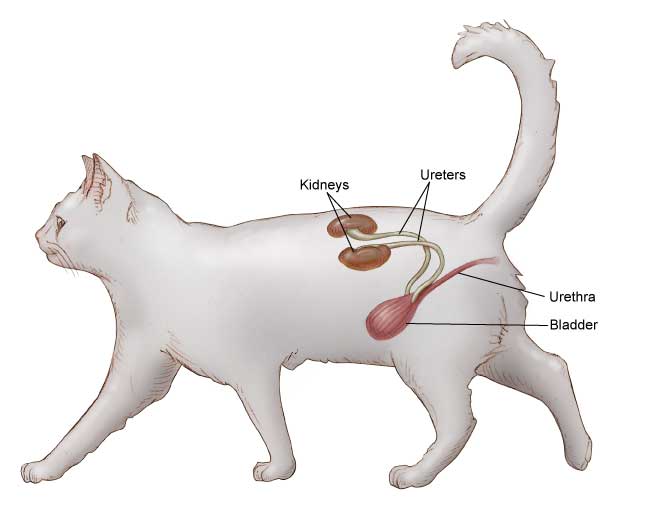
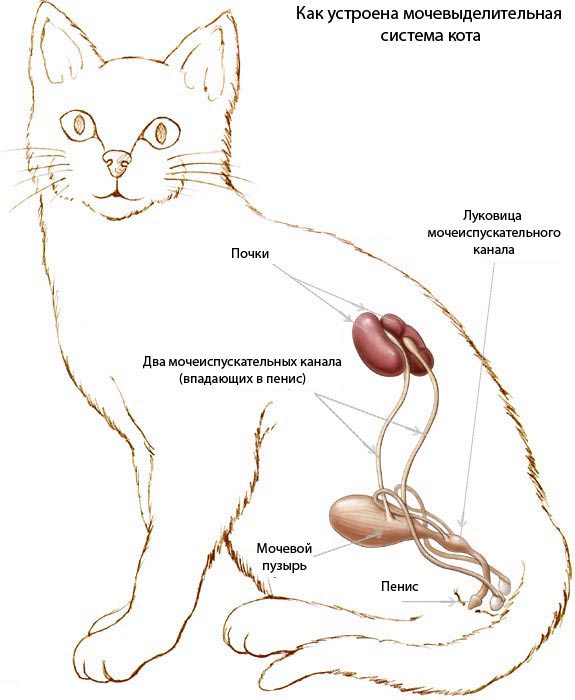
Почки представляют собой парный орган, задачей которого является фильтрация продуктов обмена и очищение организма от токсинов. Помимо этого, они поддерживают водный баланс, кислотный уровень и электролитный состав крови, выполняют гормональную функцию, регулируют артериальное давление.
Каждая почка имеет форму боба, снаружи покрытого плотной капсулой, и имеющего содержимое, состоящее из почечной ткани. Почку можно разделить на две части, каждая из которых выполняет определенную задачу: почечная ткань осуществляет фильтрацию крови с образованием мочи; чашечно-лоханочная система отвечает за накопление и выведение мочи.
При повреждении почечная ткань не восстанавливается. Если почки перестают справляться со своими задачами, у кота образуется тяжелая интоксикация, нарушения водного, белкового, электролитного баланса, что может привести к гибели четверолапого любимца.
Как показывает практика, у кошек заболевания почек возникают в три раза чаще, нежели у собак. Считается, что это обусловлено их особенностью, заимствованной у диких предков, обходиться малым количеством воды. Если при этом домашняя кошка питается сухим кормом, то нарушается водный баланс, а это, в свою очередь, вызывает серьезные проблемы со здоровьем.
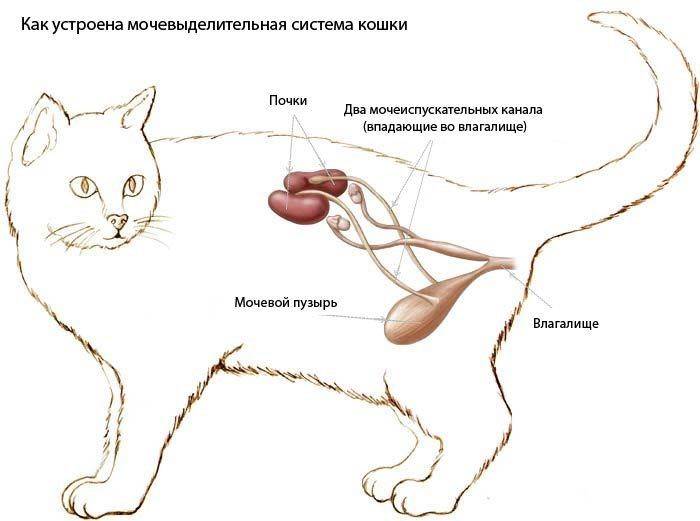
Анатомическое строение мочеполовой системы также имеет большое значение: узкая и длинная уретра провоцирует закупорку мочеиспускательного канала и , что создает дополнительную нагрузку на орган, вплоть до его отказа.
Как ни прискорбно, но наши домашние любимцы болеют. Любой ветеринарный врач неоднократно сталкивался в своей практике с увеличенными почками у кота. И это случается не только с возрастными кошками, но может приключиться и с совсем молодыми. В статье расскажем о причинах и лечении увеличенных почек у кота, как определить, что данная проблема существует у вашего пушистика. А еще о том, как предотвратить заболевания и чем кормить питомца в таком случае.
Диагностика
Для подтверждения диагноза “гидронефроз почки” уролог проводит разностороннее обследование, включающее сбор анамнеза, физикальное обследование, лабораторные и инструментальные методы диагностики.
Важным диагностическим признаком является опухолевидное образование, которое прощупывается в подреберье при пальпации поясничной области, или выходит за его пределы (при большом гидронефрозе).
Лабораторные методы диагностики:
- общий анализ крови;
- биохимический анализ крови;
- общеклинический анализ мочи;
- микроскопическое исследование осадка мочи;
- бакпосев мочи;
- специальные мочевые пробы (по Нечипоренко, Зимницкому и др.).
Как выполняется операция при гидронефрозе?
Операция при гидронефрозе заключается в иссечении узкого участка мочеточника и формировании нового широкого соединения (анастомоза, соустья) между мочеточником и лоханкой почки. Называется операция – пиелопластика.
Наиболее распространенная методика операции – пиелопластика по Хайнсу-Андерсену. Суженное место мочеточника обычно расположено непосредственно около почечной лоханки. После отсечения мочеточника, его ближайший к почке участок рассекается продольно, после чего края разреза мочеточника сшиваются с краями симметричного (конгруэнтного) продольного разреза на лоханке. Обычно после операции оставляют трубочку, проведенную через место соединения мочеточника и лоханки, чтобы обеспечить равномерный просвет соустья и избежать его слипания и деформации. Второй конец трубочки может быть выведен в мочевой пузырь (стент внутреннего дренирования ) или через ткань почки (катетер-болванка).
Статистика по распространенности и причинам патологии
Причины и проявления таких отклонений различаются в зависимости от возрастных групп. У новорожденных и детей основная причина — структурные аномалии. Ежегодно из примерно 6% всех новорожденных во всем мире (8 млн) рождаются с серьезными врожденными дефектами, до 1% новорожденных имеют врожденные дефекты почек и мочевыводящих путей. Гидронефроз и гидроуретер присутствует у большого числа новорожденных и младенцев. Например, в США подобная патология встречается у 1 из 100 живорожденных, лечится консервативно.
Возникает чаще всего из-за обструкции лоханочно-мочеточникового соединения. Другие распространенные причины — обструкция уретеро-везикального соединения, клапанов задней уретры и стриктуры. Например, в США встречается у 1 из 100 живорожденных, лечится консервативно. Реже встречается пузырно-мочеточниковый рефлюкс, на долю которого приходится 10-20% неонатального и младенческого гидронефроза. В большинстве случаев спонтанное разрешение наступает к 2-летнему возрасту.
Нефролитиаз остается наиболее частой причиной гидроуретеронефроза у молодых людей. Нефролитиазом страдают более 5% населения, в развитых странах цифры увеличиваются. Например, согласно Национальному исследованию здоровья и питания (NHANES), распространенность камней в почках в США составляет 8,8%, приблизительно 600 000 взрослых страдают от заболевания в год. Больше поражает мужчин – 10,6% по сравнению с 7,1% у женщин. Тесно связаны с формированием конкрементов в почках — белая раса, ожирение и диабет.
Гипертрофия и новообразования предстательной железы, опухоли таза и забрюшинного пространства, а также камни в почках считаются наиболее распространенными причинами у пожилых людей.
Гидронефроз обычно наблюдается у 80% беременных женщин. Этиологией считается механическое сдавление мочеточников из-за увеличения матки и воздействия прогестерона. Он чаще всего выявляется во втором триместре и может сохраняться до 6–12 недель после родов. Стентирование мочеточника применяется в качестве лечения, если у пациентов развивается боль и почечная недостаточность.
Гидроуретер часто встречается у женщин в возрасте 20-60 лет не только в связи с беременностью, но и гинекологическими злокачественными новообразованиями. В возрастной группе старше 60 лет чаще встречается у мужчин из-за заболеваний предстательной железы и осложнений.
Симптомы гидронефроза
На ранних стадиях заболевание может вообще никак не проявляться
Тем более важно обращать внимание на малейший дискомфорт со стороны почек. Гидронефроз имеет следующие клинические проявления:
- Боли в пояснице, нижних и средних отделах живота (острые или тупые, периодические или постоянные)
- Расстройства мочеиспускания (снижение диуреза, помутнение, темная моча, кровь в моче, слабая струя, редкое или учащенное мочеиспускание)
- Повышение температуры тела выше 38С (при инфекционном гидронефрозе)
- Опухолевидное образование в брюшной полости, обнаруживаемое при пальпации (у детей надувается живот)
- Общая интоксикация (головная боль, рвота, слабость, сонливость)
Как устанавливается окончательный диагноз?
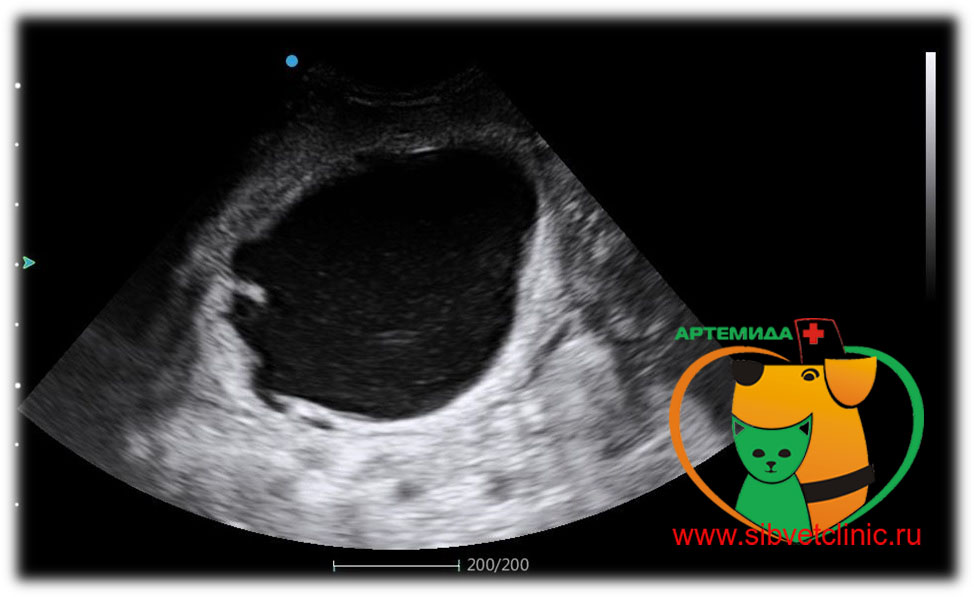
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
Список литературы
- Аляев Ю.Г., Григорян В.А., Султанова Е.А., Строков А.В., Безруков Е.А. Гидронефроз. М., 2002
- Бабухадиа В.Д. Основы обратимости гидронефротического процесса. Тбилиси, 1969.
- Братчиков О.И., Косяков А.Г. Хирургические аспекты лечения больных гидронефрозом. IX Всероссийский съезд урологов. М., 1997. С. 36-37.
- Кудрявцев Ю.В., Кожухова О.Л. Морфологические проявления гидронефроза по данным световой и электронной микроскопии. IV Съезд урологов УССР. Материалы. Киев. 1985.
- Лопаткин Н.А., Яненко Э.К., Кульга Л.Г. Опыт хирургического лечения больных гидронефротической трансформацией и перспективы улучшения его результатов. IX Всероссийский съезд урологов. М., 1997. С. 59-61.
- Лоран О.Б., Канн Я.Д., Годунов Б.Н., Сапожников И.М., Гумин Л.М., Вишневский А.Е. Преимущества внутреннего дренирования в хирургическом дренировании гидронефроза. IX Всероссийский съезд урологов. М. 1997. С. 61-62.
- Павловская З.А., Бронер В.Р., Павловский С.В., Пучко А.В., Цветкова Н.Н., Курьянович И.Т., Морская И.С.; Принципы диагностики и лечения больных гидронефрозом: пути снижения нефрэктомий. IX Всероссийский съезд урологов. М. 1997. С. 77 – 78.
- Постолов Ю.М. Морфофункциональные особенности и компенсаторные возможности почек при обструкции лоханочно-мочеточникового сегмента. Дисс. на соискание ученой степени канд. мед. наук. Днепропетровск. 1992. С. 291.
- Пугачев А.Г., Кудрявцев Ю.В., Ларионов И.И., Кирпатовский В.И., Гидронефроз у детей. IX Всероссийский съезд урологов. М. 1997. С. 20 – 34.
- Пытель Ю.А. Гидронефроз. IX Всероссийский съезд урологов. М. 1997. С. 5-20.
- Саркисов Д.С., Пальцев М.А., Хитров Н.К. Общая патология человека. М., 1997
- Tanagho E.A., McAninch J.W.. Smiths General Urology, Moscow, 2005.
Симптомы гидронефроза
Обычно симптоматика у детей на первой стадии недуга выражена слабо, непостоянна и схожа с рядом других болезней. Иногда как родители, так и врачи не придают ей значения, списывая на ранний возраст или особенности темперамента.
Какие могут быть жалобы у детей на второй-третьей стадии болезни:
- боли в области поясницы и живота (они локализуются справа или слева, в зависимости от пораженной почки, либо с двух сторон);
- снижение общего тонуса, ухудшение состояния;
- если развивается непроходимость, дети чувствуют сильную боль в области пораженной почки, гипертонус (сильное мышечное напряжение) передней брюшной стенки, проявляется рвота на фоне интоксикации организма (поражения токсичными веществами мочи).
Также следует обращать пристальное внимание на такие факторы, как:
- повышенная температура тела, свидетельствующая о присоединенной инфекции (особенно при очень больших цифрах);
- измененные показатели по результатам лабораторного анализа мочи;
- ненормальный цвет мочи, наличие в ней крови;
- возможность прощупать почку через переднюю брюшную стенку (это значит, что орган сильно увеличен).
В некоторых случаях возможна почечная колика, которая появляется при внезапном затруднении оттока мочи.
Признаки нарушений в работе почек
- Интоксикация – повышенная температура, плохое самочувствие, усталость и вялость, причем даже в состоянии покоя, утрата аппетита.
- Отеки – если по утрам вы фиксируете отеки, то это значит, что в организме накопилась жидкость, то есть почки ее не вывели. Утром отеки локализуются на руках и лице, но при обострении могут присутствовать и по всему телу, распространяясь и на ноги. В первую очередь отеки появляются под глазами, поэтому первые симптомы будут заметны по лицу. Если на отечную ткань надавить пальцем, то она станет блеклой.
- Проблемы с мочеиспусканием – если вы заметили, что мочи стало меньше, или больше, моча стала выводиться часто и малыми порциями, позывы частые, даже ночью, присутствует жжение, давление, то этот признак будет напрямую указывать, что что-то не в порядке с почками.
- Изменения в моче – речь идет о ее цвете, мутности, наличия примесей гноя и крови. Моча может стать пенистой или обрести цвет мясных помоев, ее запах может стать сильно неприятным.
- Боль в области поясницы – такие ощущения сопровождают обычно острые нарушения в работе почек, например мочекаменную болезнь. При хронических проблемах боли возникают редко. Боль может локализоваться с одной стороны или сразу с двух, могут быть острыми или носить ноющий характер, могут отдавать в бедро, паховую область или низ живота.
- Металлический привкус во рту, сухость и неприятный запах изо рта – запах аммиака изо рта может присутствовать из-за нарушения оттока мочи, так как в результате плохой работы почек в организме увеличивается содержание мочевины. При этом может мучить жажда и сухость во рту.
- Рвота, тошнота – при интоксикации организма, в частности при накоплении в крови мочевины, могут возникать рвота и тошнота. Чаще это проявляется по утрам.
- Повышение давления – если повышено давление и его не удается сбить гипотензивными препаратами, то вероятно гипертензия может быть вызвана нарушениями в работе почек.
Гидронефроз у детей
Причины гидронефроза у детей
- обструкция лоханочно-мочеточникового сегмента – это закупорка или блокада в точке, где почка встречается с мочеточником (труба, по которой моча переносится в мочевой пузырь).
- обструкция мочеточниково-пузырного сегмента – это закупорка или блокада в точке, где мочеточник встречается и соединяется с мочевым пузырем.
- клапан задней уретры – это врожденное состояние, встречающееся только у мальчиков. Представляет собой паталогические клапаны из ткани в уретре (канал, который выводит мочу из организма наружу), препятствующие свободному выходу мочи из мочевого пузыря.
- уретероцеле – возникает, когда мочеточник не развивается должным образом и в мочевом пузыре образуется небольшой мешочек.
Другими причинами могут быть
- пузырно-мочеточниково-лоханочный рефлюкс – происходит, когда моча из мочевого пузыря поступает обратно в мочеточники и часто обратно в почки. Когда мышцы сфинктера на стыке мочеточника и мочевого пузыря не работают должным образом, происходит обратный отток мочи, и она движется обратно вверх к почке.
- эктопия мочеточника – врожденная аномалия, при которой мочеточник выделяет мочу не в мочевой пузырь.
Симптомы Гидронефроза у детей и взрослых
Симптомы являются практически одинаковыми как для детей, так и для взрослых
- боль в животе, тошнота и / или рвота, особенно после большого потребления жидкости.
- боли в боку (чуть выше тазовой кости) слегка отдающие в спину.
- гематурия (кровь в моче) – изменение цвета мочи.
- инфекции мочевых путей.
Острый гидронефроз
- высокая температура (лихорадка) от 38 °C и выше.
- неконтролируемая дрожь (озноб).
Хронический гидронефроз
- те же симптомы, как при остром гидронефрозе (см. выше).
- никаких симптомов вообще.
- появляющаяся и исчезающая тупая боль в спине.
- больной может мочиться реже, чем обычно.
Когда стоит обратиться к врачу
- ощущаются сильные и постоянные боли
- есть симптомы, такие как высокая температура, свидетельствующие о возможной инфекции
- заметны нехарактерные изменения в частоте мочеиспускания
Диагностика Гидронефроза у детей
Ультразвуковое исследование . Микционная цистоуретрографияИзмерение скорости потока мочиинфекции мочевыводящих путей,, пузырно-мочеточниковый рефлюкс, меатальный стеноз.Измерение объема остаточной мочиизмерения объема остаточной мочиРентген почек, мочеточников и мочевого пузыряМагнитно-резонансная томография (МРТ)Видеоуродинамическое и Уродинамическое исследование.Почечное сканированиеРадиоизотопное сканирование почекБактериологическое исследование мочиМикроскопический анализ мочи Посев мочиАнализ суточной мочиУровень креатинина
Лечение Гидронефроза у детей
В чем заключается лечение гидронефроза? Фетальная хирургияХирургическое лечение мочеточниково-лоханочномХирургическое лечение с помощью робототехники
- Меньший послеоперационный дискомфорт.
- Меньшее количество шрамов и их маленький размер.
- Более короткий послеоперационный период пребывания в больнице (обычно от 24 до 48 часов)
- Более быстрое восстановление и возможность раньше вернуться к полной деятельности
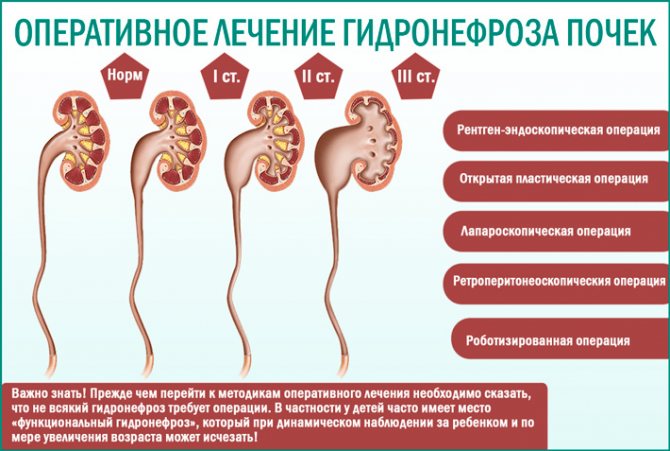
Хирургические методы лечения
Хирурги используют при лечении гидронефротических трансформаций почки несколько ключевых методик.
За несколько суток до проведения операции устанавливается катетер или цистостома для облегчения отвода мочи и снижения нагрузки на пораженный орган. При частичном сохранении функции почки специалисты выполняют одну из нижеперечисленных операций:
- Создание дополнительного устья между почкой и мочетоником.
- Лоскутная пластическая операция.
- Эндотомия стиктуры, применяемая для уменьшения размеров лоханки.
- Пластика почки с использованием методики лапароскопии.
- Бужирование мочеточника.
Немаловажное значение имеет диета, заключающаяся в снижении количества белка и увеличенном потреблении клетчатки. Это позволяет снизить нагрузку на пораженный орган и облегчить состояние пациента
Восстановительный период занимает порядка 14 суток.
На последних стадиях течения патологического процесса почка удаляется. Это решение принимается по результатам диагностического обследования, если функция органа утеряна.
Проявления гидронефроза
Болезнь протекает в двух формах – острой и хронической. При одностороннем процессе болезнь протекает немного легче, а вот двусторонний гидронефроз нередко представляет прямую угрозу жизни.
Острый односторонний гидронефроз похож по течению на почечную колику: быстрое нарастание поясничной боли, приступообразный ее характер, повышение температуры, частые позывы к мочеиспусканию, уменьшение количества отделяемой мочи, тошнота и рвота. Боли очень сильные, отдают в бедро, промежность, пах, гениталии. В моче могут быть следы крови, видимые глазом. Прогноз при остром процессе иногда лучше, чем при хроническом, потому что острая боль и яркие симптомы интоксикации заставляют обращаться к врачу немедленно, что гарантирует своевременную квалифицированную помощь.
Хронический гидронефроз протекает по-другому. Если к расширению лоханок долго не присоединяется воспаление, то такой процесс никак не обнаруживается. Симптомы неспецифические, встречаются при множестве других болезней:
- дискомфорт в области поясницы;
- тупые поясничные боли;
- усиление дискомфорта после употребления большого количества жидкости и физической нагрузки;
- постоянная или хроническая усталость;
- артериальная гипертензия;
- примесь , обнаруживаемая только при лабораторном обследовании.
Признак, который может натолкнуть на мысль о том, что у человека гидронефроз – привычка спать на животе. В таком положении моча лучше отходит из больной почки.
При подозрении на гидронефроз необходимо обязательно обратиться к врачу-урологу.
Профилактика гидронефроза
Здоровым людям в профилактических целях необходимо проходить УЗИ почек 1 раз в год. Функцию почек можно также отследить по общему анализу мочи, крови и биохимическому исследованию крови. Во избежание развития гидронефроза соблюдайте следующие правила:
- Избегайте переохлаждения
- Своевременно лечите воспалительные процессы
- Не злоупотребляйте белковой пищей
- Ограничьте употребление соли, сахара, острой, жареной пищи
- Соблюдайте питьевой режим, особенно в жаркие дни
- Своевременно опорожняйте мочевой пузырь
- Не злоупотребляйте алкоголем (нагружает почки)
- Ведите активный образ жизни (гимнастика, плавание, йога и пр.)
- Избегайте травм в области поясницы, поднятия тяжестей (во избежание опущения внутренних органов)
- Держите под контролем уровень стресса (может стать причиной стеноза мочевыводящих путей)
Гидронефроз у новорожденных
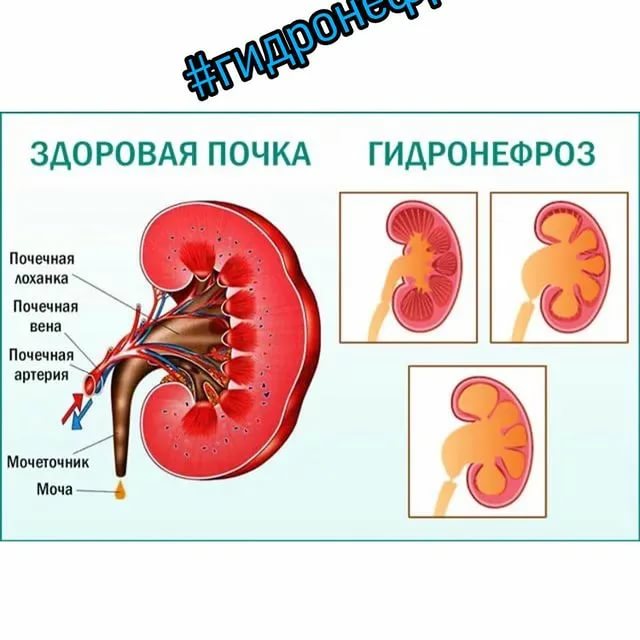
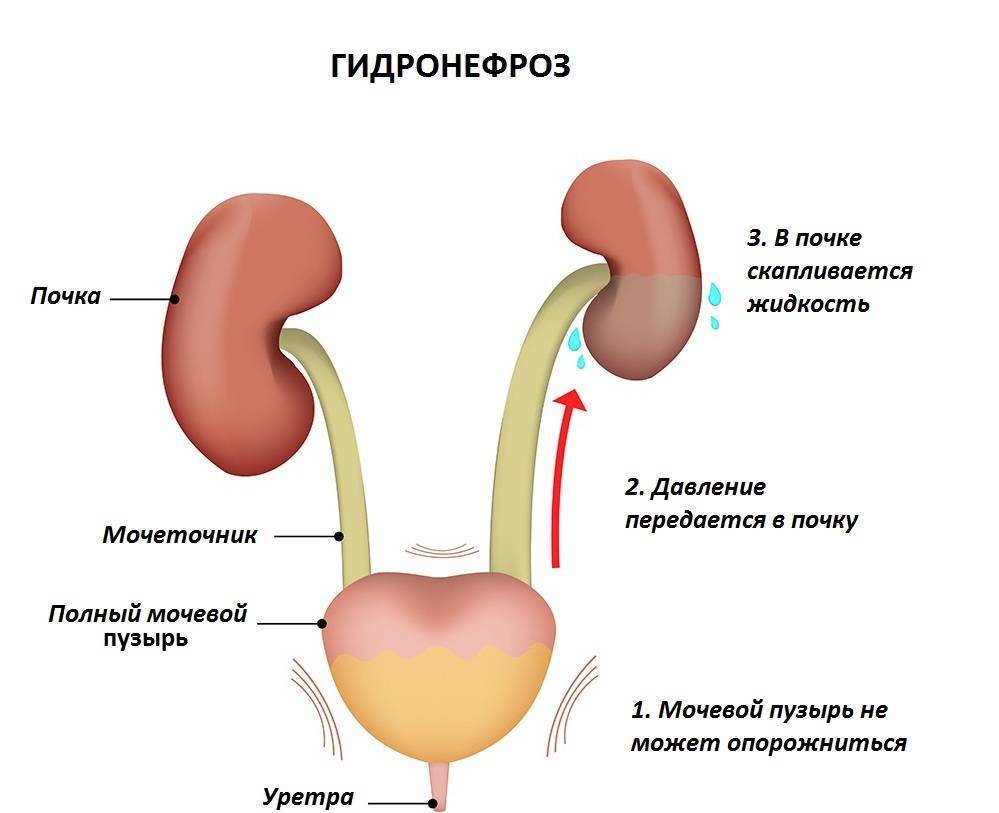
Гидронефроз новорожденного или постнатальный гидронефроз представляет собой следствие антенатального (дородового) гидронефроза. Гидронефроз – это расширение лоханок почки и/или увеличение почки в размерах из-за нарушения оттока мочи.
В большей части случаев причиной служит закупорка мочевых каналов (мочеточник в месте соединения с почкой или мочевым пузырем, а также закупорка мочеиспускательного канала) или в более редких случаях везикоуретеральный рефлюкс (нарушение работы клапана между мочеточником и мочевым пузырем, который препятствует обратному поступлению мочи в мочеточник и почку из мочевого пузыря). Обычно гидронефроз обнаруживают у плода еще во время беременности благодаря УЗИ исследованию, и доктора готовы к правильному выбору необходимого лечения и наблюдения.
Симптомы и диагностика
Односторонний гидронефроз
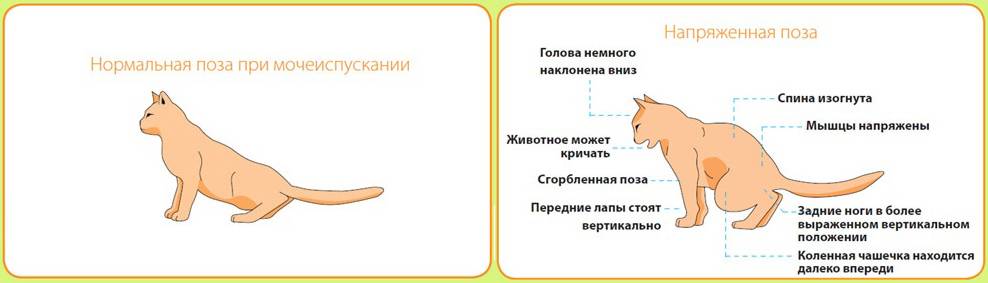
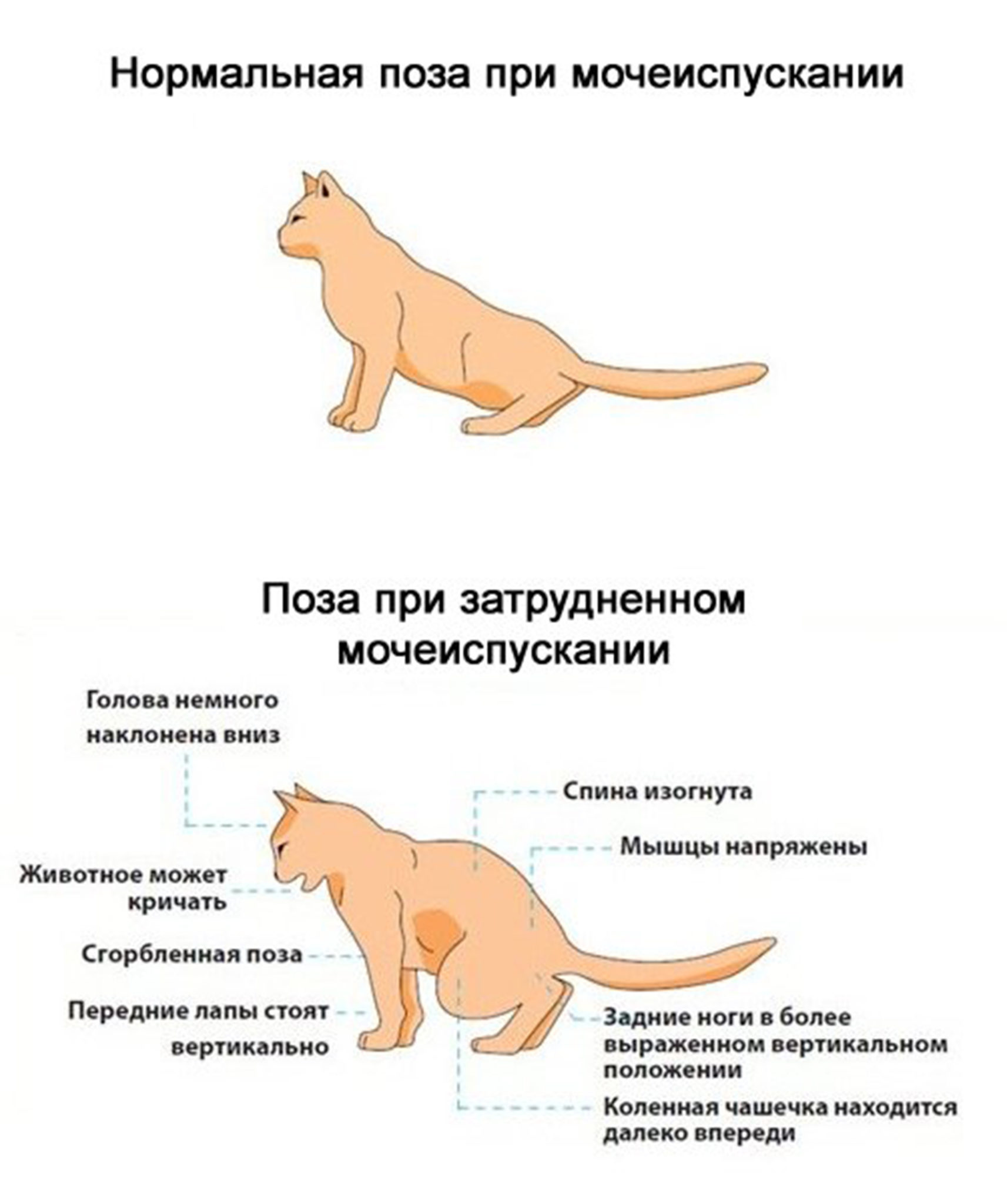
На ранней стадии клинические симптомы практически не прослеживаются. Особенно при одностороннем гидронефрозе, когда утраченные функции пораженной почки берет на себя здоровый орган. Владелец может заметить, что животное апатично, отказывается от корма, беспокоится, есть признаки боли в животе. Дополнительно выявляются:
- полидипсия;
- почечные колики;
- полиурия;
- гематурия.
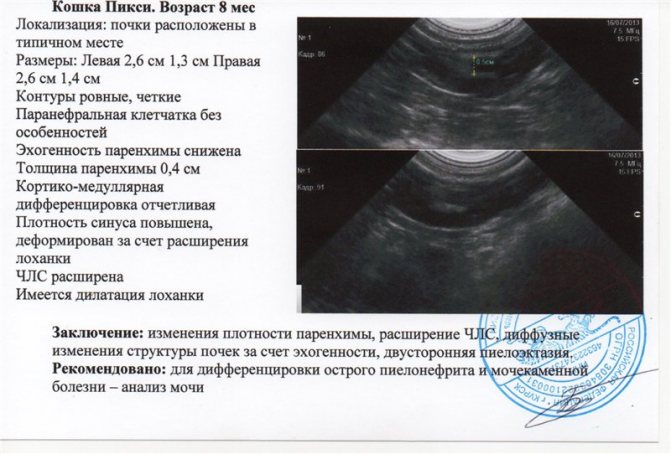
При двустороннем гидронефрозе появляются признаки уремии. При обследовании выявляют увеличение почки, болезненность в области поясницы. Дифференцируют гидронефроз от иных заболеваний со схожими клиническими симптомами: периферический псевдокистоз почек у кошек, амилоидоз, киста, гранулема или опухоль. При сильном болевом синдроме исключают перитонит, панкреатит, дисфункцию межпозвоночных дисков с защемлением нерва и необструктивный пиелонефрит.
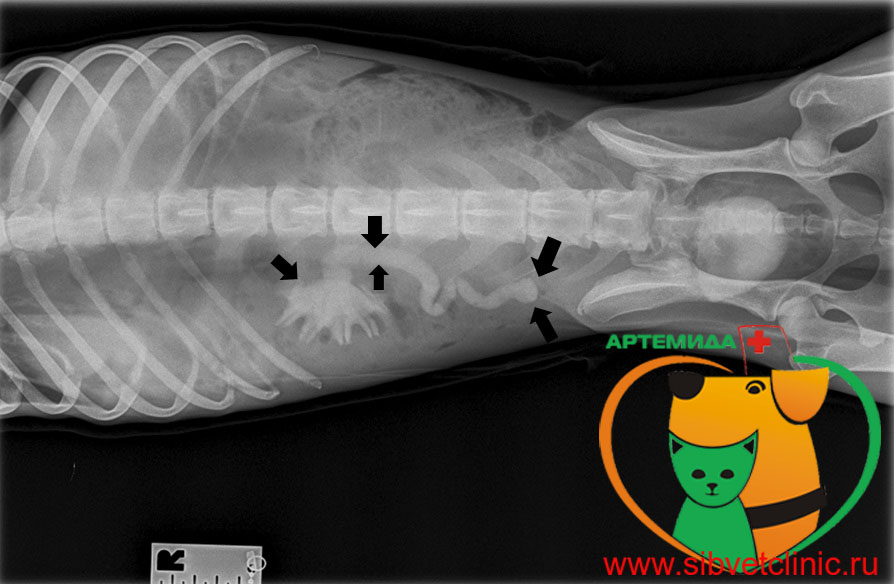
В ВЦ «РосВет» для постановки окончательного диагноза и получения развернутой клинической картины заболевания проводят рентгеноскопию, экскреторную урографию (цистографию), УЗИ. С помощью этих методов исследования есть возможность выявить увеличение почек, простаты (у кобелей), мочевого пузыря, обнаружить камни в мочевике или мочевых путях, локализацию обтурации, насколько расширены почечные лоханки и пр.
Гидронефроз
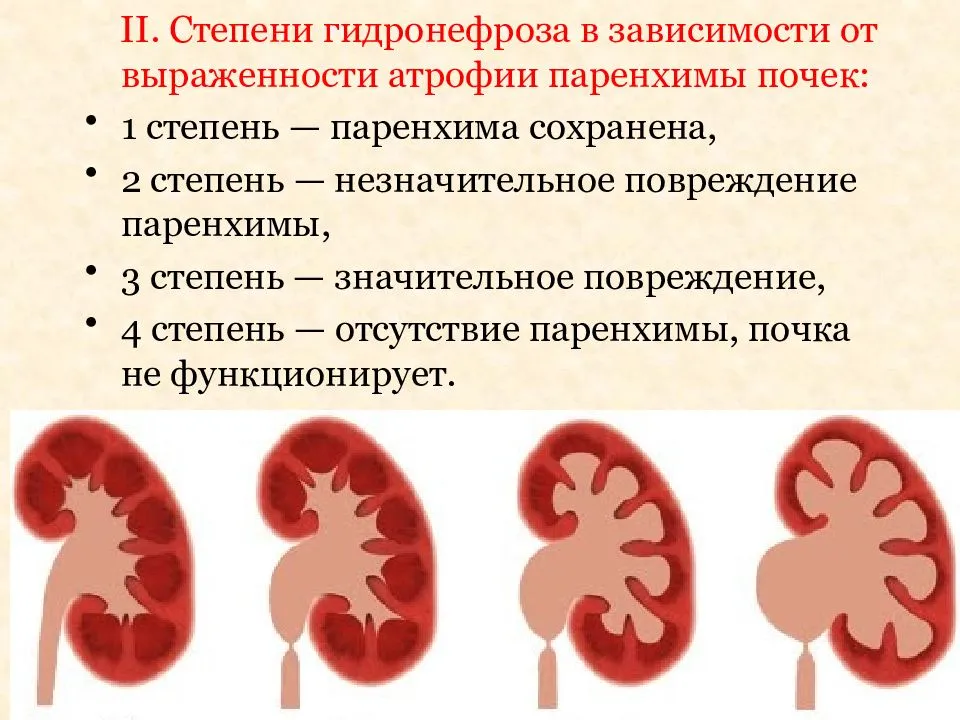
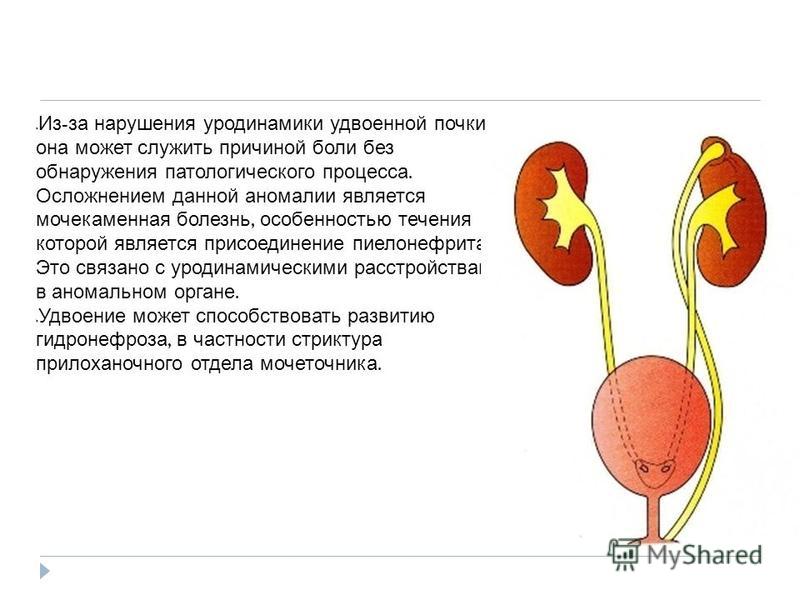
Гидронефроз – прогрессирующее расширение почечной лоханки, связанное с нарушением оттока мочи. Приводит к атрофии паренхиматозной ткани.
Причины гидронефроза:
- врожденный порок клеточной структуры нефронов;
- мочекаменная болезнь;
- опухоли.
Слева — гидронефрозная почка, справа — нормальная
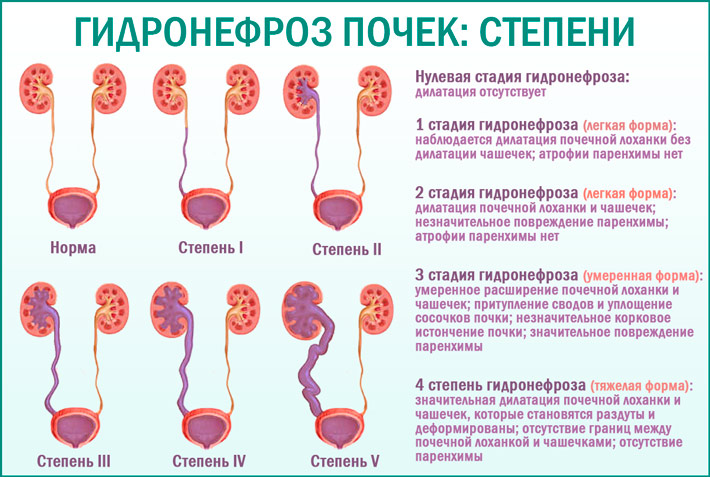
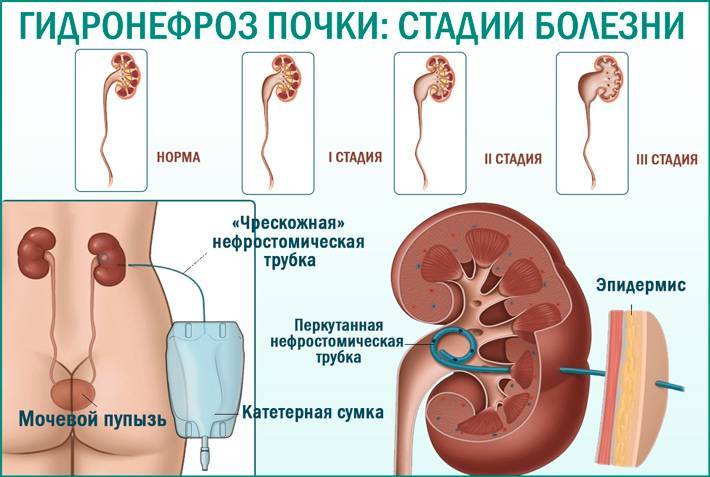
Различают четыре стадии развития гидронефроза. В первых двух никаких признаков болезни у кошек не проявляется. На третьей стадии при пальпации почек обнаруживается опухолевидное образование. При четвертой стадии почка перестает функционировать, паренхима практически отсутствует.
3.Симптоматика, диагностика
Различают односторонний и двусторонний уретерогидронефроз, выделяют несколько степеней выраженности (в зависимости от того, насколько сохранна проходимость мочеточника) и основных стадий в развитии заболевания (от снижения тонуса и незначительного растяжения до масштабной атрофии паренхиматозной ткани.
Соответственно, клиническая картина у разных пациентов может существенно отличаться. Патогномоничные (исключительно присущие) симптомы уретерогидронефроза, отличающие его от иной почечной патологии (например, гидронефроза с сохранным мочеточником) на сегодняшний день не описаны. Однако к наиболее типичным проявлениям уретерогидронефроза чаще всего относят следующее:
- почечные колики (приступообразные резкие, порой нестерпимые боли в области почки);
- специфическое «вздутие» в нижней части живота;
- расстройства мочеиспускания (учащение, отсутствие чувства опорожнения пузыря, ложные и повторные позывы и мн.др.);
- наличие крови в моче;
- предрасположенность или реальное наличие инфекций мочеполовой системы, их легкая хронификация и персистирующий (упорный) характер в силу благоприятных для патогенного возбудителя застойных явлений.
Уретерогидронефроз диагностируется (и дифференцируется от других заболеваний с аналогичной клиникой), в основном, рентгенографически – назначаются специфические для урологии контрастные модификации рентген-исследования. В ряде случаев может быть показана диагностическая и/или дренирующая катетеризация, УЗИ и другие диагностические исследования. Обязательно назначаются лабораторные анализы мочи и крови.